
Главная страница Случайная лекция

Мы поможем в написании ваших работ!
Порталы:
БиологияВойнаГеографияИнформатикаИскусствоИсторияКультураЛингвистикаМатематикаМедицинаОхрана трудаПолитикаПравоПсихологияРелигияТехникаФизикаФилософияЭкономика

Мы поможем в написании ваших работ!
Приор-издат
I. АНАТОМО-ФИЗИОЛОГИЧЕСКИЙ ОЧЕРК
Поджелудочная железа (рис. 16-1) расположена в забрюшинном пространстве на уровне L1- L2. В ней различают головку, тело и хвост. Головка поджелудочной железы прилежит к двенадцатиперстной кишке, хвост достигает селезёнки. Передняя и нижняя поверхности тела покрыты брюшиной. Железа имеет тонкую соединительнотканную капсулу и плохо выраженные соединительнотканные перегородки. Длина поджелудочной железы 15—25 см, ширина головки — 3-7,5 см, тела — 2-5 см, хвоста — 2-3,4 см. Масса органа — 60-115 г.
А. Топография поджелудочной железы
1. Головка поджелудочной железы с крючковидным отростком лежит в подковообразном изгибе двенадцатиперстной кишки. На границе с телом образуется вырезка, в которой проходят верхние брыжеечные артерия и вена. Позади головки расположены нижняя полая и воротная вены, правые почечные артерия и вена, общий жёлчный проток.
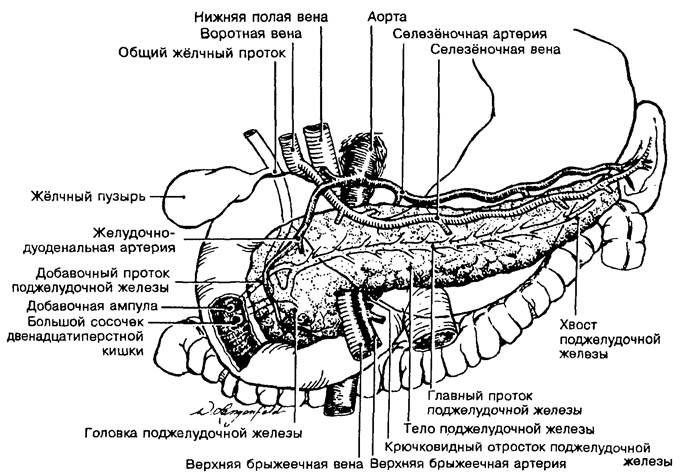
1. К задней поверхности тела прилежат аорта и селезёночная вена, а позади хвоста находятся левая почка с артерией и веной, левый надпочечник.
2. Шейка поджелудочной железы расположена на уровне слияния селезёночной и нижней брыжеечной вен.
3. К передней поверхности поджелудочной железы прилежит задняя стенка желудка. От переднего края тела железы берёт начало дупликатура корня брыжейки поперечной ободочной кишки.
4. Проток поджелудочной железы сливается с общим жёлчным протоком, образуя ампулу фатерова сосочка двенадцатиперстной кишки. В 20% случаев протоки в двенадцатиперстную кишку впадают раздельно.
5. Добавочный проток поджелудочной железы открывается на малом сосочке на 2 см выше большого дуоденального сосочка.
Б. Кровоснабжение
1. Кровоснабжение головки поджелудочной железы обеспечивают верхние и нижние панкреатодуоденальные артерии и вены. Верхняя панкреатодуоденальная артерия — ветвь желудочно-дуоденальной артерии, нижняя — ветвь верхней брыжеечной артерии.
2. Тело и хвост железы получают кровь из селезёночной артерии.
В. Функции поджелудочной железы
1. Поджелудочная железа — орган внешней и внутренней секреции.
2. Панкреатический сок — прозрачный секрет с щелочной реакцией (pH 7,5-9,0) и плотностью 1,007-1,015.
а. Суточное количество панкреатического сока — 1,5-2,0 л.
б. Компоненты панкреатического сока: вода (98-99%), белки, натрий, калий, кальций, бикарбонаты и ферменты (трипсин, химотрипсин, амилаза, липаза, мальтаза, лактаза, рибонуклеаза, эластаза, калликреин и др.).
в. Трипсин и химотрипсин расщепляют белки до аминокислот, липаза гидролизует нейтральный жир до жирных кислот и глицерина, амилаза — углеводы до декстрозы. Калликреин вызывает вазодилатацию, увеличивает скорость кровообращения, снижает АД. Бикарбонаты предохраняют слизистую оболочку двенадцатиперстной кишки от действия кислого желудочного сока, создают щелочную среду и оптимальные условия для пищеварения и всасывания.
3. Поджелудочная железа секретирует гормоны.
а. Инсулин в крови практически полностью деградирует в течение 5 мин. Его главные мишени — печень, скелетные мышцы, адипоциты. Функции инсулина разнообразны (регуляция обмена углеводов, липидов и белков). Инсулин — главный регулятор гомеостаза глюкозы.
б. Глюкагон. Время полужизни глюкагона в крови — около 5 мин. Секрецию глюка- гона подавляет глюкоза. Основные мишени глюкагона — гепатоциты и адипоциты. Глюкагон расценивают как антагонист инсулина.
4. Поджелудочная железа секретирует ингибиторы протеаз.
ПАНКРЕАТИТ
А. Классификация. Панкреатит подразделяют на:
- острый и хронический,
- первичный и вторичный,
- а также на 4 формы, отличающиеся по клиническим проявлениям и методам лечения.
1. Острый панкреатит возникает преимущественно у людей, ранее им не страдавших. После адекватного лечения состояние, как правило, полностью нормализуется.
2. Хронический рецидивирующий панкреатит — хроническое воспаление поджелудочной железы, протекающее со сменой периодов обострений и ремиссий. Сопровождается необратимыми изменениями в поджелудочной железе.
3. Хронический панкреатит проявляется постоянно существующими симптомами, возникающими вследствие воспаления и фиброза поджелудочной железы. В панкреатических протоках и паренхиме железы обычно наблюдают процессы кальцификации. Хронический панкреатит часто приводит к синдрому мальабсорбции и даже развитию панкреатической эндокринной недостаточности.
Острый панкреатит
— воспалительно-некротическое поражение поджелудочной железы, возникающее в результате аутолиза тканей поджелудочной железы липолитическими и активированными протеолитическими ферментами, проявляющееся широким спектром изменений — от отека до очагового или обширного геморрагического некроза.
В большинстве случаев (около 90%) наблюдается незначительный аутолиз тканей, сопровождающийся только отеком поджелудочной железы и умеренными болями.
В тяжелых случаях возникает жировой или геморрагический некроз ткани с тяжелыми метаболическими нарушениями, гипотензиеи, секвестрацией жидкости, полиорганной недостаточностью и летальным исходом.
После перенесенного острого панкреатита функции поджелудочной железы, как правило, приходят к норме.
При хроническом панкреатите сохраняются остаточные явления с нарушением функций поджелудочной железы и периодическим обострением.
Среди неотложных хирургических заболеваний органов брюшной полости острый панкреатит по частоте занимает 3-е место, уступая лишь острому аппендициту и острому холециститу. Более часто заболевают лица зрелого возраста (30—60 лет), женщины — в 2 раза чаше, чем мужчины.
Клинико-морфологическая классификация:
· отечный или интерстициальный панкреатит,
· жировой панкреонекроз,
· геморрагический панкреонекроз.
а. По распространённости: локальный, субтотальный, тотальный.
б. По течению: абортивный и прогрессирующий.
в. Периоды заболевания:
(1) Гемодинамических нарушений — панкреатогенного шока (1-3 сут).
(2) Функциональной недостаточности (дисфункции) паренхиматозных органов (5-7 сут).
(3) Постнекротических осложнений (3-4 нед).
г. Фазы морфологических изменений:
· отёка,
· некроза и
· гнойных осложнений.
д. Осложнения:
· токсические (панкреатический шок, делириозный синдром, печёночно-почечная и сердечно-сосудистая недостаточность) и
· постнекротические (абсцесс поджелудочной железы, флегмона забрюшинной клетчатки, перитонит, аррозивные кровотечения, кисты и панкреатические свищи).
1. Этиология
Таблица 11.1.Этиологические факторы острого панкреатита
| Этиологический фактор | Характеристика |
| I . Патология билиарного тракта: | 1. Холедохолитиаз 2. Папиллит, дивертикул или стеноз большого дуоденального сосочка 3. Врожденные аномалии желчевыводящих путей |
| II. Токсические состояния : | 1. Алкоголь 2. Фосфорорганические вещества 3. Соли тетраборной кислоты |
| III. Травма: | 1. Абдоминальная 2. Послеоперационная в т.ч. после эндобилиарных вмешательств |
| IV . Заболевания желудочно -кишечного тракта: | 1. Пенетрирующая язва двенадцатиперстной кишки 2. Опухоли поджелудочной железы 3. Дуоденальная непроходимость |
| V. Нарушения метаболизма : | 1.Гиперлипидемия 2. Сахарный диабет 3. Гиперкальциемия 4. Гиперпаратиреоз |
а. Причины развития острого панкреатита:
· заболевания жёлчных путей (желчнокаменная болезнь, холедохолитиаз, стеноз фатерова сосочка),
· алкогольный эксцесс и обильная жирная пища,
· травма живота с повреждением поджелудочной железы,
· оперативные вмешательства на поджелудочной железе и прилегающих органах,
· острое нарушение кровообращения в железе (перевязка сосуда, тромбоз, эмболия),
· тяжёлые аллергические реакции,
· заболевания желудка и двенадцатиперстной кишки (язвенная болезнь, парапапиллярный дивертикул, дуоденостаз).
б. Острый панкреатит возникает вследствие:
· нарушения оттока панкреатического сока в двенадцатиперстную кишку,
· развития протоковой гипертензии,
· повреждение и повышение проницаемости стенок терминальных протоков,
· повреждения ацинозных клеток,
· Создаются условия для активизации энзимов, выхода их за пределы протоков, инфильтрации паренхимы,
· что ведёт к ферментативному некрозу и аутолизу панкреатоцитов с последующим присоединением инфекции.
Проток поджелудочной железы соединяется с общим жёлчным протоком на уровне фатерова сосочка в 80% случаев; препятствиев виде:
- ущемлённого камня,
- стеноза большого дуоденального сосочка,
- спазма сфинктера Одди при калькулёзном холецистите или холедохолитиазе
может привести к нарушению оттока панкреатического сока и/или рефлюксу жёлчи в вирзунгов проток.
1. Алкоголь:
- усиливает тонус и резистентность сфинктера Одди,
- стимулирует желудочную и панкреатическую секрецию,
- повышает давление в протоках поджелудочной железы и увеличивает проницаемость стенок мелких протоков для макромолекул панкреатического сока,
- вызывает отёк слизистой оболочки двенадцатиперстной кишки
- и нарушение пассажа панкреатического сока, приводя к развитию острого панкреатита.
Патогенез
Патогенез острого панкреатита недостаточно изучен.
а. Ведущая роль в патогенезе острого панкреатита принадлежит ферментам поджелудочной железы.
б. Происходит ферментативный аутолиз ткани железы с развитием демаркационной воспалительной реакции и образованием микротромбов.
Прогрессирующее течение заболевания характеризуется панкреатогенной токсемией, гемодинамическими нарушениями, угнетением деятельности паренхиматозных органов и постнекротическими осложнениями.
· Некроз панкреоцитов и клетчатки, окружающей дольки поджелудочной железы, в самом начале процесса происходит под влиянием липазы. Липаза проникает внутрь клетки, гидролизует внутриклеточные триглицериды с образованием жирных кислот.
· В поврежденных клетках железы развивается внутриклеточный ацидоз со сдвигом рН до 3,5—4,5.
· В условиях ацидоза неактивный трипсиноген трансформируется в активный трипсин, который активирует фосфолипазу А, высвобождает и активирует лизосомальные ферменты (эластазу, коллагеназу, химотрипсин и др.).
· Содержание фосфолипазы А и лизолецитина в ткани поджелудочной железы при остром панкреатите существенно увеличивается. Это свидетельствует о ее роли в аутолизе ткани железы.
· Под воздействием липолитических, активированных протеолитических ферментов появляются микроскопические или макроскопически заметные очаги жирового некроза паренхимы поджелудочной железы.
· На этом фоне эластаза подвергает лизису стенки венул и междольковые соединительнотканные перегородки. В результате этого возникаю обширные кровоизлияния, происходит трансформация жирового панкреонекроза в геморрагический.
Таким образом, протеолитическая и липолитическая фазы развития острого деструктивного панкреатита взаимосвязаны друг с другом.
· Скопление лейкоцитов вокруг очагов некроза означает развитие защитной воспалительной реакции, сопровождающейся гиперемией и отеком.
· Для отграничения очагов некроза и элиминации некротической ткани макрофаги, лейкоциты, лимфоциты, клетки эндотелия выделяют провоспалительные (ИЛ-1; ИЛ-6; ИЛ-8) и антивоспалительные (ИЛ-4; ИЛ-10 и др.) интерлейкины, активные кислородные радикалы.
· Небольшие очаги некроза в результате этой реакции отграничиваются, подвергаются лизису с последующей элиминацией продуктов распада. Эти процессы вызывают в организме умеренную местную реакцию на воспаление.
· При обширном некрозе макрофаги, нейтрофильные лейкоциты, лимфоциты подвергаются избыточной стимуляции, продукция интерлейкинов и кислородных радикалов возрастает, выходит из-под контроля иммунной системы. Изменяется соотношение про- и антивоспалительных интерлейкинов.
· Они повреждают не только ткани железы, но и другие органы.
· Местная реакция на воспаление превращается в системную, развивается синдром системной реакции на воспаление (Systemic Inflammatory Respons Syndrome).
· Тяжесть состояния больного коррелирует с высоким содержанием в крови ИЛ-6, ИЛ-8. При повышенной концентрации их в крови с высокой степенью вероятности можно прогнозировать полиорганную дисфункцию и недостаточность.
· Изменения в микроциркуляторном русле приводят к перемещению значительной части жидкости организма в интерстициальное пространство. Происходит обезвоживание, снижается ОЦК, наступают водно-электролитные нарушения и нарушение кислотно-основного состояния.
· На фоне повышенной концентрации интерлейкинов и гиперферментемии появляются очаги некроза на сальнике и брюшине.
· Выпот в брюшной полости содержит амилазу и другие энзимы поджелудочной железы в высокой концентрации.
· Токсичные продукты, циркулирующие в крови, оказывают прямое токсическое действие на сердце, почки, печень, ЦНС.
· Тяжесть синдрома системного ответа на воспаление возрастает в соответствии с нарастающей ишемией, увеличением концентрации N0, цитокинов, гипоксией и дистрофией в жизненно важных органах.
· Интоксикация в сочетании с гиповолемией быстро приводит к развитию шока. Возникают диссеминированное внутрисосудистое свертывание (ДВС-синдром) и полиорганная недостаточность.
· В последующем через 10—15 дней наступает фаза секвестрации и расплавления омертвевших участков. Секвестры и накопившаяся вблизи них жидкость могут некоторое время оставаться асептическими.
· Инфицирование и нагноение их с образованием парапанкреатических и забрюшинных абсцессов происходят в связи с транслокацией бактерий из просвета парализованного кишечника, возникающей в ответ на патологические изменения в поджелудочной железе и забрюшинной клетчатке.
· В позднем периоде в зоне некроза образуются ложные кисты поджелудочной железы.
Отечный (интерстициальный) панкреатитморфологически и гистологически характеризуется умеренным отеком ткани поджелудочной железы, ее уплотнением, отдельными микроучастками жирового некроза. Дольчатость органа сохранена, отсутствуют участки геморрагической имбибиции и значительной экссудации в брюшную полость. Могут выявляться очаги стеатонекроза в парапанкреальной клетчатке.
Жировой панкреонекрозхарактеризуется увеличением в размерах поджелудочной железы, резким отеком с исчезновением дольчатой ее структуры, наличием участков геморрагии, пятен стеатонекроза в поджелудочной железе и забрюшинной клетчатке, брыжейках, подкожной клетчатке, средостении. В брюшной полости имеется серозный прозрачный экссудат. При микроскопии выявляют чередование участков отека, кровоизлияний и жировых некрозов, лейкоцитарную инфильтрацию, сосудистые микротромбозы.
Геморрагический панкреонекрозимеет наиболее яркие проявления. В поджелудочной железе и окружающих ее тканях имеются обширные участки кровоизлияний, геморрагической имбибициии, зоны некроза черного и серого цвета. Эти изменения сочетаются с наличием «бляшек» жирового стеатонекроза. В брюшной полости содержится большое количество геморрагического выпота, с высокой активностью ферментов и токсических субстанций.
Клиническая картина
Основными симптомами острого панкреатита являются боль, рвота и метеоризм (триада Мондора).
1. Больпоявляется обычно внезапно, чаще в вечернее или ночное время вскоре после погрешности в диете (употребление жареных или жирных блюд, алкоголя).
· Как правило, они носят интенсивный характер, без светлых промежутков. Иногда больные даже теряют сознание.
· Наиболее типичной ее локализацией является эпигастральная область, выше пупка, что соответствует анатомическому положению поджелудочной железы. Эпицентр боли ощущается по средней линии, но может располагаться преимущественно справа или слева от нее и даже распространяться по всему животу.
· Обычно боли иррадиируют вдоль реберного края по направлению к спине, иногда в поясницу, грудь и плечи, в левый реберно-позвоночный угол.
· Часто они носят опоясывающий характер и создают впечатление затягивающегося пояса или обруча.
· При преимущественном поражении:
- головки поджелудочной железы локализация боли может напоминать острый холецистит,
- при поражении ее тела- заболевания желудка,
- а при поражении хвоста- заболевания сердца и почки.
· В ряде ситуаций резкий болевой синдром может приводить к явлениям коллапса и шока: профузный пот, снижение артериального давления, тахикардия с ослаблением пульса.
2. Практически одновременно с болями возникает многократная, мучительная и не приносящая облегчения рвота.
· Ее провоцирует прием пищи или воды.
· Несмотря на многократный характер рвоты, рвотные массы никогда не имеют застойного (фекального) характера.
3. В ряде наблюдений имеется диарея, связанная с выраженной экзокринной недостаточностью поджелудочной железы.
4. Температура тела в начале заболевания чаще имеет субфебрильный характер.
· При развитии распространенных стерильных и разнообразных инфицированных форм панкреатита отмечается гектическая лихорадка.
· В этой связи необходимо отметить, что на основании выраженности симптомов системной воспалительной реакции можно лишь условно судить о характере и распространенности деструктивного панкреатита.
5. Характерно поведение пациентов - они беспокойны, просят обезболивающих средств.
· Важным и ранним диагностическим признаком острого панкреатита считается цианоз лица и конечностей.
· Цианоз в виде фиолетовых пятен на лице известен как симптом Мондора,
· На лице и конечностях (симптом Лагерлефа),
· пятна цианоза на боковых стенках живота («околопупочные экхимозы») - как симптом Грея-Тернера,
· цианоз околопупочной области - симптом Грюнвальда.
· Симптомы Грюнвальда (петехии вокруг пупка) и Дэвиса (петехии на ягодицах) характерны для панкреонекроза.
· В поздние сроки заболевания цианоз лица может смениться яркой гиперемией кожных покровов, особенно лица - «калликреиновое лицо».
В основе перечисленных признаков лежат быстропрогрессирующие гемодинамические и микроциркуляторные расстройства, гиперферментемия.
При осмотре живота отмечают его вздутие, преимущественно в верхних отделах. В тяжелых случаях живот равномерно вздут, болезненен даже при поверхностной пальпации.
При глубокой пальпации боли резко усиливаются, порой носят нестерпимый характер.
· При пальпации поясничной области, особенно левого реберно-позвоночного угла возникает выраженная болезненность (симптом Мейо-Робсона).
· В зоне повышенной чувствительности, обнаруживаемой при поверхностной пальпации, выявляют ригидность мышц передней брюшной стенки. Как правило, мышечное напряжение свидетельствует о наличии панкреатогенного выпота, богатого ферментами, и явлениях панкреатогенного перитонита.
· Весьма часто наблюдают поперечную болезненную резистентность передней брюшной стенки в проекции поджелудочной железы (симптом Керте).
· Одним из признаков острого панкреатита является феномен отсутствия пульсации брюшного отдела аорты вследствие увеличения в размерах поджелудочной железы и отека забрюшинной клетчатки - симптом Воскресенского.
· В случаях, когда процесс локализуется в сальниковой сумке, мышечное напряжение выявляют преимущественно в надчревной зоне; когда процесс выходит за ее пределы - параколон и тазовую клетчатку, а также на брюшину, появляется выраженное мышечное напряжение и положительный симптом Щеткина-Блюмберга.
· Необходимо помнить, что при локализации некротического процесса в хвостовой части поджелудочной железы симптомы раздражения брюшины могут быть слабо выраженными, что связано с преимущественно забрюшинной локализацией процесса и отсутствием явлений перитонита.
· При поражении головки наиболее типичным является быстрое развитие желтухи и гастродуоденального пареза.
· При тяжелых формах острого панкреатита можно обнаружить притупление в отлогих местах живота, свидетельствующее о наличии выпота в брюшной полости.
· При аускультации живота выявляют ослабление или отсутствие кишечных шумоввследствие развития динамической паралитической кишечной непроходимости и панкреатогенного перитонита.
При адекватном лечении болевая реакция исчезает к 3-5 сут, нормализуются пульс, температура тела и АД.
Наиболее выражен болевой синдром при панкреонекрозе (сильные боли в эпигастральной области).
· При прогрессирующем течении панкреонекроза на 7-10 сут заболевания боли в животе уменьшаются из-за гибели чувствительных нервных окончаний в поджелудочной железе.
· Для панкреонекроза характерны:
- тяжёлое состояние,
- рвота,
- повышение температуры тела,
- цианоз кожных покровов,
- тахикардия,
- гипотензия,
- олигурия,
- симптомы перитонита.
Нередко общие признаки интоксикации превалируют над местными проявлениями заболевания.
· При парапанкреатической флегмоне и абсцессе поджелудочной железы появляются ухудшение состояния, повышение температуры тела, озноб, воспалительный инфильтрат в верхнем этаже брюшной полости, лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Тяжёлое воспаление и некроз поджелудочной железы могут вызвать кровотечение в забрюшинное пространство, способное приводить к гиповолемии (гипотензия, тахикардия) и скоплению крови в мягких тканях.
(1) Имбибиция кровью мягких тканей забрюшинного пространства распространяется на боковые отделы живота, приводя к возникновению экхимозов — симптом Грея Тёрнера.
(2) Распространение крови по жировой клетчатке серповидной связки печени приводит к возникновению экхимозов в околопупочной области — симптом Камена.
Диагностика
а. Анамнез. Существует связь между развитием приступа острого панкреатита и приёмом большого количества жирной и мясной пищи в сочетании с алкоголем за 1—4 ч до появления первых симптомов (боли в эпигастрии). Интенсивность болей несколько уменьшается, если больной садится, наклонившись вперёд.
Лабораторные методы исследования
(1) а-Амилаза сыворотки крови. У больных с острым панкреатитом активность сывороточной а-амилазы увеличена в 95% случаев.
(а) Приблизительно в 5% результаты исследования ложноположительны, у 75% больных с характерными болями в животе и повышенной активностью сывороточной а-амилазы выявляют острый панкреатит.
(б) В поджелудочной железе, повреждённой хроническим воспалением, синтетические процессы угнетены; поэтому при обострении хронического панкреатита содержание а- амилазы может не повышаться. При панкреонекрозе прогрессирующая деструкция поджелудочной железы также сопровождается падением активности а-амилазы.
(в) Циркулирующую в крови а-амилазу секретирует не только поджелудочная железа, но и слюнные железы. Поэтому активность фермента в крови повышается при остром паротите.
(2) Клиренс амилазы/клиренс креатинина. Определение содержания амилазы более информативно при сравнении клиренса амилазы и эндогенного креатинина. Коэффициент «клиренс амилазы/клиренс креатинина» выше 5 свидетельствует о наличии панкреатита.
в. Рентгенологические и специальные методы исследования
(1) Обзорная рентгенография органов брюшной полости для диагностики панкреатита относительно малоинформативна. Иногда на обзорной рентгенограмме можно обнаружить следующие изменения.
(а) Кальцификаты в области малого сальника и поджелудочной железы, чаще обнаруживаемые у больных хроническим панкреатитом, злоупотребляющих алкоголем.
(б) Скопление газа в области малого сальника — признак образования абсцесса внутри или около поджелудочной железы.
(в) Размытые тени подвздошно-поясничных мышц {т. psoas)при забрюшинном некрозе поджелудочной железы.
(г) Смещение органов брюшной полости вследствие экссудации и отёка малого сальника и органов, располагающихся в непосредственной близости от поджелудочной железы.
(д) Спазмированные участки поперечной ободочной кишки, непосредственно прилегающие к воспалённой поджелудочной железе; выявляют газ в просвете кишки.
(2) УЗИ поджелудочной железы — ценный метод диагностики панкреатита.
(а) При проведении УЗИ необходимо прежде всего обратить внимание на анатомию поджелудочной железы и её сосудистые ориентиры.
Отёк поджелудочной железы, её утолщение в передне-заднем направлении, практическое отсутствие тканей между поджелудочной железой и селезёночной веной — признаки острого панкреатита.
При УЗИ также можно выявить и другую патологию поджелудочной железы (например, изменение диаметра протока).
(3) КТ поджелудочной железы имеет большую, чем УЗИ, разрешающую способность. Наличие газа в кишечнике не влияет на её результат.
(4) Селективная целиакография. При отёчном панкреатите выявляют усиление сосудистого рисунка, при панкреонекрозе — сужение просвета чревного ствола, ухудшение кровоснабжения железы с участками выключения сосудистого русла.
(5) Радиоизотопное исследование при панкреонекрозе: отсутствие фиксации изотопа в поджелудочной железе, снижение выделительной функции печени.
(6) Лапароскопия. Выявляют очаги жирового некроза, кровоизлияния и отёк желудочно-ободочной связки, характер экссудата (серозный или геморрагический), оценивают состояние жёлчного пузыря.
2. Прогноз
а. Признаки, выявляемые при поступлении
(1) Возраст старше 55 лет.
(2) Количество лейкоцитов в периферической крови более 16х109/л.
(3) Концентрация глюкозы крови натощак выше 11 ммоль/л.
(4) Активность ЛДГ в крови выше 350 МЕ/л.
(5) Содержание ACT более 25 МЕ/л.
б. Признаки, выявляемые через 48 ч после поступления
(1) Падение Ht на 10%.
(2) Повышение в крови содержания АМК до 1,8 ммоль/л.
(3) Концентрация кальция сыворотки крови ниже 2 ммоль/л.
(4) р О, ниже 60 мм рт.ст.
(5) Дефицит оснований больше 4 мэкв/л.
(6) Потери жидкостей в третье пространство.
Окончательный прогноз. Если у больного менее 3 из указанных выше признаков, летальность составляет 0,9%; если признаков более 7, летальность составляет практически 100%.
(1) Плохие прогностические признаки через 48 ч от момента поступления обычно обусловлены токсическим шоком и тяжёлой местной деструкцией.
(2) Общие эффекты (например, шок и гипоксию) вызывают продукты распада поджелудочной железы, поступающие в кровеносное русло.
Консервативное лечение острого панкреатита направлено на борьбу с гиповолемическим шоком, интоксикацией продуктами распада поджелудочной железы; сердечно-сосудистыми, гемодинамическими, водно-солевыми и обменными нарушениями, перитонитом и постнекротическими осложнениями.
а. Лечение отёчной формы панкреатита проводят в хирургическом отделении только консервативными методами.
(1) Лечебное голодание в течение 2 сут, введение растворов глюкозы, Рйнгера-Локка в объёме 1,5-2 л, литической смеси (промедол, атропин, димедрол, новокаин), ингибиторов протеаз (контрикал, трасилол, гордокс), 5-ФУ и умеренный форсированный диурез.
(2) Для снятия спазма сфинктера Одди и сосудов показаны следующие препараты: папаверина гидрохлорид, атропина сульфат, платифиллин, но-шпа и эуфиллин в терапевтических дозировках.
(3) Антигистаминные препараты (пипольфен, супрастин, димедрол) уменьшают сосудистую проницаемость, обладают обезболивающим и седативным эффектами.
(4) Паранефральная новокаиновая блокада и блокада чревных нервов с целью купирования воспалительного процесса и болевой реакции, уменьшения внешней секреции поджелудочной железы, нормализации тонуса сфинктера Одди, улучшения оттока жёлчи и панкреатического сока. Эти манипуляции можно заменить внутривенным введением 0,5% р-ра новокаина.
(5) Вышеперечисленные консервативные мероприятия улучшают состояние больных с отёчной формой панкреатита. Как правило, на 3-5 сут больных выписывают в удовлетворительном состоянии.
б. Лечение жирового и геморрагического панкреонекроза проводят в реанимационном отделении.
(1) Для быстрого восстановления ОЦК и нормализации водно-электролитного обмена в/в вводят растворы глюкозы, Рйнгера-Локка, бикарбоната натрия, реополик- люкин, гемодез, литическую смесь, ингибиторы протеаз, цитостатики, сердечные средства, а затем плазму, альбумин, протеин с одновременной стимуляцией диуреза. Реополиглюкин понижает вязкость крови и препятствует агрегации форменных элементов крови, что ведёт к улучшению микроциркуляции и уменьшению отёка поджелудочной железы. Гемодез связывает токсины и быстро выводит их с мочой.
(2) Цитостатики (5-ФУ, циклофосфан) оказывают противовоспалительное, десенсибилизирующее действие и — главное! —тормозят синтез протеолитичес- ких ферментов.
(3) Ингибиторы протеаз (контрикал, трасилол, гордокс) подавляют активность трипсина, калликреина, плазмина, образуя с ними неактивные комплексы. Их вводят в/в каждые 3-4 часа ударными дозами (80-160-320 тыс. ЕД — суточная доза контрикала).
(4) Для форсирования диуреза применяют 15% маннитол (1-2 г/кг массы тела) или 40 мг лазикса.
(5) Антибиотики широкого спектра действия (кефзол, цефамезин и др.) и тиенам (группа карбапенемов) предупреждают развитие гнойных осложнений.
(6) Для уменьшения внешней секреции поджелудочной железы показаны холод на эпигастральную область, аспирация желудочного содержимого, внутрижелудоч- ная гипотермия.
(7) Ультрафиолетовое лазерное облучение крови (15 мин, 2~10 сеансов) купирует болевой синдром и воспалительный процесс, улучшает реологические свойства крови и микроциркуляцию.
(8) Методы экстракорпоральной детоксикации (плазмаферез, лимфосорбция, см. подробнее в главе 10 VI) направлены на выведение из организма ферментов поджелудочной железы, калликреина, токсинов, продуктов клеточного распада.
(9) Близкофокусная лучевая терапия обладает противовоспалительным действием. Проводят 3-5 сеансов.
(10) В случае прогрессирования признаков перитонита показано хирургическое дренирование полости малого сальника и брюшной полости (можно выполнить как при помощи лапароскопии, так и путём чревосечения).
3. Хирургическое лечение панкреонекроза
а. Показания к раннему проведению операции (1-5 сут заболевания): симптомы разлитого перитонита, невозможность исключить острое хирургическое заболевание органов брюшной полости, сочетание острого панкреатита с деструктивным холециститом, неэффективность консервативной терапии.
б. Цель операции: устранение причины, вызвавшей перитонит, удаление экссудата из брюшной полости, изменённого жёлчного пузыря, конкрементов из общего жёлчного протока, устранение препятствий для оттока панкреатического секрета и жёлчи, декомпрессия жёлчных путей, отграничение воспалительно-некротического процесса в сальниковой сумке, дренирование и проточный диализ сальниковой сумки и брюшной полости, резекция некротизированной части поджелудочной железы.
в. При остром холецистите, осложнённом острым панкреатитом, выполняют операции на жёлчных путях (холецистостомия, холецистэктомия, холедохолитотомия) в сочетании с парапанкреатической новокаиновой блокадой, некрэктомией, дренированием сальниковой сумки и брюшной полости.
г. Абдоминизацию поджелудочной железы выполняют при очаговом жировом и геморрагическом панкреонекрозе с целью предупреждения распространения ферментов и продуктов распада на забрюшинную клетчатку и отграничения некротического процесса в поджелудочной железе и сальниковой сумке.
д. В ряде случаев резекция некротизированной части поджелудочной железы снижает летальность, интоксикацию ферментами поджелудочной железы, улучшает гемодинамику и предупреждает развитие постнекротических осложнений. Её лучше выполнять на 5-7 сут заболевания, когда чётко определяются границы некроза, становится очевидной неэффективность консервативной терапии. Резекцию части органа применяют редко из-за её травматичности и малой эффективности. Удаляют лишь ткани с признаками явного некроза.
Приор-издат
Содержание
Вопрос 1. Предмет и основные понятия архивоведения.. 6
1. Предмет архивоведения. 6
2. Основные понятия архивоведения. 6
3. Особенности учебной дисциплины "Архивоведение ". 6
Вопрос 2. Становление архивного дела в Киевской Руси.. 7
1.Основные виды документов в Киевской Руси. 7
2. Первые архивы Киевской Руси. 7
Вопрос 3. Архивное дело в Московской Руси.. 9
1.Становление архивного дела в Московской Руси. 9
2.Государственный архив России. 9
3.Формирование сети приказных архивов. 10
Вопрос 4. Архивное дело в XVIII в. 12
1. Влияние реформ Петра I на архивное дело. 12
2. Порядок учета и хранения архивов в петровскую и постпетровскую эру. 15
Вопрос 5. Архивное дело в первой половине XIX в. 16
1.Министерская система начала XIX в. и архивное дело. 16
2. Учет архивов, эволюция архивного дела в начале и середине XIX в. 17
Вопрос 6. Архивное дело во второй половине XIX в. 19
1.Влияние реформ Александра II на архивное дело. 19
2.Система архивного дела и его совершенствование во второй половине XIX в. 21
Вопрос 7. Архивное дело на рубеже XIX-XX в.в. 23
1.Состояние архивного дела на рубеже XIX—XX в.в. 23
2. Архивные комиссии. Первая мировая война. 23
Вопрос 8. Становление советской архивной системы... 24
1.Первые декреты советской власти в области архивов. 24
2.Новые архивы, созданные при советской власти. 25
3.Новый порядок пользования архивами. 27
4.Новый порядок управления архивным делом.. 27
Вопрос 9. Развитие архивного дела в довоенный и военный периоды 28
1.Создание новых архивов в 1930-е гг. 28
2.Влияние тоталитарной системы на архивное дело. 29
3.Положение о Государственном архивном фонде от 29.03.1941. Новая система архивов в СССР 31
Вопрос 10. Архивное дело в послевоенный период.. 33
1. Влияние последствий ВОВ на архивное дело. 33
2.Положение о ГАФ СССР от 13.08.1958. 34
3.Положение о ГАФ СССР и ГАУ СССР от 04.04.1980. 36
Вопрос 11. Становление архивного дела в Российской Федерации.. 38
1. Изменения в системе архивного дела в связи с распадом советской системы и прекращением деятельности КПСС.. 38
2.Основные принципы организации архивного дела, закрепленные в Соглашении глав государств СНГ от 06.07.1992 о правопреемстве в отношении архивов бывшего СССР. 38
3.Строительство архивной системы Российской Федерации. 38
Вопрос 12. Основы законодательства РФ об Архивном фонде РФ и архивах 40
1.Характеристика Закона РФ "Основы законодательства РФ об Архивном фонде РФ и архивах" от 07.07.93. 40
2.Порядок хранения документов Архивного фонда РФ.. 41
3. Государственный свод особо ценных объектов культурного наследия народов РФ.. 43
Вопрос 13. Система Росархива.. 43
1.Понятие и структура Росархива. 43
2.Современные федеральные госархивы.. 44
3. Нормативные акты, регулирующие порядок делопроизводства и работу архивов. 44
Вопрос 14. Архивный фонд РФ... 45
1.Архивный фонд РФ.. 45
2. Государственная и негосударственная части Архивного фонда РФ.. 45
Вопрос 15. Федеральная архивная служба Российской Федерации.. 46
1.Центральные и иные органы государственной власти РФ, управляющие архивным делом 46
2.Федеральная архивная служба РФ — Росархив. 46
3.Государственный архив. 48
4.Ведомственный архив. 49
Вопрос 16. Организация документов Архивного фонда РФ... 50
1.Критерии организации документов в РФ.. 50
2. Фондообразование. 51
Вопрос 17. Комплектование архива.. 52
1.Понятие и содержание комплектования архива. 52
2.Источник комплектования. 54
Вопрос 18. Подготовка и порядок передачи документов в архив 55
1.Понятие архивного дела и порядок его комплектования. 55
2.Требования к архивному делу. 56
3.Передача дела в архив. 57
Вопрос 19. Основные правила фондирования документов в архиве 58
1.Понятие фондирования. 58
2.Единый фонд и образование нового фонда. 60
Вопрос 20. Экспертиза ценности документов.. 61
1. Понятие экспертизы ценности документов. 61
2.Задачи и этапы экспертизы.. 62
3.Экспертные комиссии. 63
Вопрос 21. Учет документов в архивах.. 65
1.Понятие государственного учета документов. 65
2. Учетные документы архива. 66
Вопрос 22. Научно-справочный Архивный аппарат.. 69
1.Характеристика научно-справочного архивного аппарата. 69
2.Принципы построения научно-справочного аппарата. 70
3.Понятие архивного справочника. 70
4.Структура архивных справочников. 70
Вопрос 23. Архивная опись. 71
1.Понятие и функции архивной описи. 71
2.Правила составления архивной описи. 72
Вопрос 24. Система архивных каталогов.. 74
1.Понятие архивного каталога. 74
2.Порядок каталогизации архивных документов. 74
3.Виды архивных каталогов. 75
Вопрос 25. Архивные путеводители.. 77
1.Понятие архивного путеводителя. 77
2.Виды архивных путеводителей. 77
3.Структура путеводителя. 78
Вопрос 26. Обзоры архивных документов.. 78
1.Понятие обзора архивных документов. 78
2.Система построения обзора. 79
Вопрос 27. Архивные указатели.. 80
1.Понятие архивного указателя. 80
2. Основные виды указателей. 80
Вопрос 28. Архивная историческая справка.. 81
1.Понятие исторической справки. 81
2.Содержание истории фонда. 81
3. Содержание истории фондообразования. 81
Вопрос 29. Архивное описание документов и дел.. 82
1.Понятие архивного описания. 82
2.Описание на уровне фонда, единицы измерения документа. 82
Вопрос 30. Информатизация архивного дела.. 83
1.Понятие информатизации. 83
2.Основные документы, регулирующие вопросы информатизации в архивном деле 84
3.Объекты информатизации. 84
4.Цели информатизации. 84
5.Принципы информатизации. 85
6.Информационные системы.. 85
7.Содержание базы данных архивов. 86
Вопрос 31. Обеспечение сохранности документов в архивах.. 87
1.Понятие режима хранения документов. 87
2.Требования к зданиям и помещениям архива. 88
3.Световой режим.. 88
4.Температурно-влажностный режим.. 89
5.Санитарно-гигиенический режим.. 89
6.Охранный режим.. 90
7.Оборудование архивохранилищ.. 90
Вопрос 32. Первичная реставрация и консервация архивных документов 92
1.Понятие первичной реставрации и консервации архивных документов. 92
2.Содержание реставрации и консервант. 92
Вопрос 33. Проверка наличия и состояния документов в архивах 93
1.Задачи проверки документов в архиве. 93
2. Порядок проведения проверки. 93
Вопрос 34. Доступ к документам Архивного фонда РФ... 95
1.Основные нормативные акты, регулирующие доступ к документам архивного фонда РФ 95
2. Порядок допуска к документам архивного фонда. 96
Вопрос 35. Использование архивных документов.. 97
1.Понятие использования архивных документов. 97
2.Основные направления, цели, формы использования архивных документов. 97
3.Основные требования к работе по использованию архивных документов. 98
4. Этапы поиска документной информации. 98
Вопрос 36. Информационное обеспечение пользователей.. 99
1.Характеристика информационного обеспечения пользователей. 99
2. Понятие, содержание запроса и виды ответов архива. 99
Вопрос 37. Работа читального зала архива.. 100
1.Понятие читального зала. 100
2.Порядок работы в читальном зале. 100
Вопрос 38. Формы массового использования архивных документов 101
1.Понятие форм массового использования архивных документов. 101
2. Содержание форм массового использования архивных документов. 101
Вопрос 39. Учет использования архивных документов.. 103
1.Цели учета использования архивных документов. 103
2.Первичные документы ведомственного архива. 104
3.Первичные документы государственного архива. 104
4.Вторичная обобщающая информация. 104
5.Аналитические обзоры.. 104
Вопрос 40. Технотронные архивы... 105
1.Понятием виды технотронных архивов. 105
2.Ведущие технотронные архивы.. 106
3.Порядок хранения документов в технотронных архивах. 107
Вопрос 41. Электронные архивы... 112
1.Понятие электронных архивов. 112
2.Порядок принятия электронных документов в архив. 113
Вопрос 42. Организация работы архива.. 115
1.Создание государственного и ведомственного архива. 115
2. Порядок работы архива. 116
Вопрос 43. Работа с персоналом архива.. 117
1.Организация труда персонала архива. 117
2.Международный этический кодекс архивистов 1966 года. 118
3.Заведующий архивом.. 119
4.Архивариус. 119
Вопрос 44. Архивный маркетинг.. 121
1.Понятие маркетинга архивной организации. 121
2. Содержание архивного маркетинга. 121
Вопрос 45. Архив негосударственной организации.. 122
1.Характеристика негосударственной части Архивного фонда РФ.. 122
2.Договор между собственниками негосударственной части Архивного фонда РФ и Государственной архивной службой РФ. 124
Список литературы... 127
Предмет и основные понятия архивоведения
| <== предыдущая страница | | | следующая страница ==> |
| Поджелудочная железа | | | Предмет архивоведения |
Дата добавления: 2014-07-30; просмотров: 339; Нарушение авторских прав

Мы поможем в написании ваших работ!