
Главная страница Случайная лекция

Мы поможем в написании ваших работ!
Порталы:
БиологияВойнаГеографияИнформатикаИскусствоИсторияКультураЛингвистикаМатематикаМедицинаОхрана трудаПолитикаПравоПсихологияРелигияТехникаФизикаФилософияЭкономика

Мы поможем в написании ваших работ!
АККОМОДАЦИЯ
Аккомодация - это способность глаза фокусировать на сетчатке изображения предметов, находящихся ближе дальнейшей точки ясного зрения. Механизм аккомодации состоит из активного и пассивного компонентов. Первый - это сокращение цилиарной, или аккомодационной мышцы, волокна которой имеют, восновном, циркулярное расположение. При этом происходит расслабление цинновой связки, которая вплетается в капсулу хрусталика у экватора. При ослаблении натяжения капсулы хрусталик, будучи эластичным телом, стремится принять более выпуклую форму. Преломляющая сила его при этом увеличивается. Под ближайшей точкой понимают наименьшее расстояние от глаза, на котором еще возможно чтение мелкого печатного шрифта№4. При этом происходит максимальное напряжение аккомодации.
Аккомодация каждого глаза отдельно называется абсолютной. Объем абсолютной аккомодации равен разнице между рефракцией в ближайшей и дальнейшей точках ясного зрения. А = Р - (+/- R), где А - объем абсолютной аккомодации, Р - преломляющая сила глаза в ближайшей точке, R - преломляющая сила в дальнейшей точке, или рефракция глаза в состоянии покоя аккомодации.
Аккомодация обоих глаз называется относительной. Она связана с конвергенцией, т.е. сведением зрительных осей внутрь. Определенному напряжению аккомодации соответствует определенное напряжение конвергенции.
НАРУШЕНИЯ АККОМОДАЦИИ
|
Дб - сила очкового стекла для близи
Дд - сила очкового стекла для дали
n - возраст пациента.
Так, эмметропу в 40 лет требуются очки +1,0 дптр
Дб = 0 + (40-30) / 10 = 10/10 = +1,0 дптр
Затем прибавляется на каждые 10 лет по 1,0 дптр, т.е. в 50 лет необходимо +2,0 дптр, в 60 лет +3,0 дптр. В более позднем возрасте остаются очки +3,0 или +3,5 дптр.
Если пациент гиперметроп, то коррекция для близи складывается из его рефракции и пресбиопических очков для эмметропа. Так, гиперметропу в 3,0 дптр для чтения понадобятся очки: в 40 лет +4,0 дптр, в 50 лет +5,0 дптр, в 60 лет +6,0 дптр. При миопии корригирующее стекло для близи будет слабее на степень его миопии. Если миопия в 3,0 дптр, то в 40 лет коррекция -2,0 дптр, в 50 лет -1,0 дптр и в 60 лет – стекло не нужно. Однако стекла -2,0 дптр и -1,0 дптр можно не назначать, так как пациент с миопией 3,0 дптр и выше может вблизи работать без очков.
К нарушениям аккомодацииотносится ее паралич или парез. Онможет быть медикаментозным, вызванныминсталляцией мидриатиков. Может возникать при различных заболеваниях - ботулизме, отравлении метиловым алкоголем.
Перенапряжение аккомодационного аппарата проявляется зрительным утомлением (аккомодативной астенопией) или развитием спазма аккомодации.
Аккомодативная астенопия проявляется утомляемостью, головными болями, болями в надбровных дугах, затруднением при работе на близком расстоянии: чтении, письме. Помогает коррекция положительными стеклами.
Спазм аккомодации развивается у школьников при любой рефракции, чаще при гиперметропии. Усиленная зрительная нагрузка, требующая постоянного напряжения аккомодации, приводит к ее перенапряжению, когда цилиарная мышца напряжена и не может расслабиться. Спазм аккомодации называют еще ложной близорукостью (псевдомиопией), так как главным проявлением его является ухудшение зрения вдаль, а помогает при этом коррекция отрицательными линзами.
Необходимо дифференцировать спазм аккомодацииот истинной миопии. Для этого необходимо провести объективное определение рефракции при параличе аккомодации, для чего назначается атропинизация. Если определяется эмметропия, илигиперметропия, или миопия, меньшая чем до атропинизации, то имел место спазм аккомодации. Снять напряжение аккомодации можно, применяя так называемый метод затуманивания, или «стеклянный атропин». Ребенок находится на расстоянии 5м от аппарата Рота, в оправу вставляются положительные линзы +4,0 дптр или +3,5 дптр. Ребенка просят смотреть на таблицу для проверки остроты зрения. Через 10 минут дают спекла слабее на 0,5 дптр, затем силу стекол уменьшают через 5 минут. Сильное (+) стекло зас-тавляет пациента расслаблять аккомодацию. Нередко после нескольких таких сеансов острота зрения восстанавливается до 1,0 дптр, т.е. спазм аккомодации снимается.
Подобный эффект, может быть достигнут методом дивергентной дезаккомодации. В оправу вставляются призматические стекла силой от 2,0 до 8,0 призменных диоптрий основанием к носу. При этом вызывается ослабление конвергенции - дивергенция, а это влечет за собой ослабление аккомодации – дезаккомодацию.
При установлении диагноза спазма аккомодации необходимо проводить его лечение. Поскольку спазм - это результат не силы, а слабости аккомодационной мышцы, показаны ее тренировки. По методу Э.С. Аветисова и К.А. Мац упражнения проводятся по принципу физиологического «массажа» мышцы минусовыми и плюсовыми линзами при чтении на расстоянии 30-35 см. Первые вызывают напряжение цилиарной мышцы, а вторые - расслабление.
Подобный эффект дают упражнения с меткой на стекле. Ребенок стоит у окна к расстоянии 30-35 см от стекла, на котором наклеен кружок диаметром 5 мм. Ребенок поочередно смотрит то на метку, то вдаль. Упражнения проделываются от 1 до 5-7 минут в течение 20-30 дней. Необходимо улучшать кровоснабжение цилиарной мышцы, что достигается сосудорасширяющими препаратами (например, галидор) массажем воротниковой зоны и т.д. Показана иглорефлексотерапия. Развитие спазма предупреждается назначением 1% раствора мезатона, который инсталлируется в оба глаза на ночь, через день в течение 3-6 недель.
КЛИНИКА И ЛЕЧЕНИЕ РАЗЛИЧНЫХ ВИДОВ АНОМАЛИЙ РЕФРАКЦИИ
МЕХАНИЗМ РАЗВИТИЯ МИОПИИ
Среди причин, способствующих развитию миопии, выделяют следующие факторы:
1. Зрительная работа на близком расстоянии и ослабленная аккомодация;
2. Генетический фактор; наследственная обусловленность имеет большое значение: близоруких родителей чаше бывают близорукими и дети;
3. Ослабленная склера - внутриглазное давление.
При ослабленной аккомодации усиленная зрительная работа на близком расстоянии становится для глаз непосильной нагрузкой. Организм вынужден так изменить оптическую систему глаз, чтобы приспособить ее к работе на близком расстоянии без напряжения аккомодации. Это достигается, глазным образом, посредством удлинения переднезадней оси глаза в период его роста и формирования рефракции. Причиной ослабленной аккомодации является врожденная неполноценность цилиарной мышцы, недостаточное снабжение ее кровью.
Миопия может наследоваться как по аутосомно-доминантному, так и по аутосомно-рецессивному типу.
При ослаблении склеры, которое может быть врожденным или возникает как следствие общих заболеваний организма и эндокринных сдвигов, создаются условия для неадекватного ответа на стимул к росту глаза, для его постепенного растяжения под влиянием внутриглазного давления (ВГД).
При ходьбе, трудовых процессах, движениях тела и головы внутриглазная жидкость совершает динамические движения в переднезаднем направлении. Поскольку в передней части глаза имеется преграда - аккомодационное кольцо внутриглазная жидкость при возмущениях оказывает воздействие, главным образом, на заднюю стенку глаза. Задний полюс принимает более выпуклую форму. На этом этапе ослабленная аккомодация, сыгравшая роль пускового механизма в развитии миопии, теряет свое значение, и на передний план выступают биофизические процессы. Чрезмерное удлинение глаза отрицательно влияет на состояние сосудистой и сетчатой оболочек. Возникают трофические нарушения, которым способствует пониженная гемодинамика глаза.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИОПИИ
По степени:
· слабая (до 3 дптр);
· средняя (3,25 - 6 дптр);
· высокая (более 6 дптр).
По возрастному периоду возникновения:
· врожденная;
· рано приобретенная;
· приобретенная в школьном возрасте;
· поздно приобретенная (во взрослом состоянии).
По течению:
· стационарная;
· медленно прогрессирующая (менее 1,0 дптр в течение гида);
· быстро прогрессирующая (1,0 дптр и более в течение года).
По наличию осложнений:
· неосложненная;
· осложненная.
КЛИНИКА БЛИЗОРУКОСТИ
Первым признаком миопии является снижение остроты зрения вдаль, которая повышается до нормального уровня при коррекции отрицательными линзами.
Чаще встречается миопия слабой и средней степени. На начальном этапе развития миопии на глазном дне видимых изменений может не быть. В дальнейшем, у височной границы диска зрительного нерва (ДЗН) могут появиться миопические конусы - участки серповидной формы, где отсутствуют пигментный эпителий, хориоидея, и через прозрачную сетчатку просвечивает склера.
При миопии высокой степени глазное яблоко продолжает удлиняться, задний отдел глаза подвергается все большему растяжению. Миопический конус окружает весь ДЗН и превращается в заднюю стафилому; сначала ложную, а затем истинную, т.е. выпячивание склеры кзади в области заднего полюса. Растяжение сосудистой и сетчатой оболочек, истончение сосудов приводят к дистрофическим изменениям сетчатки как в макулярной области, так и на периферии.
В центральных отделах глазного дна образуются трещины сосудистой оболочки, затем атрофические, полиморфные, часто сливающиеся очаги с глыбками пигмента. Наконец, вследствие нарушения целостности растянутых сосудов может возникнуть кровоизлияние в сетчатку, которое, располагаясь в макулярной области, резко снижает зрение. Кровоизлияние в дальнейшем частично рассасывается, частично организуется, на его месте откладывается пигмент и формируется аспидного цвета очаг - пятно Фукса.
На периферии глазного дна развивается так называемая периферическая витреохориоретинальная дистрофия (ПВХРД), выражающаяся в гиперпигментации, кистовидной дегенерации, истончении сетчатки. Разрывы истонченной сетчатки могут привести к такому грозному осложнению, как отслойка сетчатки. Этому способствуют провоцирующие факторы: тяжелый физический труд, работа с наклоном головы, сотрясения туловища, травма глаза.
В результате местных геморрагий, разжижения и деструкции стекловидного тела в нем появляются хлопьевидные помутнения.
Поскольку при миопии высокой степени нарушается метаболизм, страдает питание хрусталика и может развиться осложненная катаракта.
Стремление больного максимально приблизить к глазам объект зрительной работы, чтобы сделать его изображение на сетчатке крупным и четким, приводит к усилению конвергенции и увеличению нагрузки на внутренние прямые мышцы, что вызывает их истончение и явления астенопии. Если мышцы не справляются с напряженной работой, то бинокулярное зрение расстраивается и возникает расходящееся косоглазие.
ЛЕЧЕБНЫЕ МЕРЫ ПРИ МИОПИИ
Коррекцию миопии осуществляют с помощью рассеивающих стекол (concave). При выписывании очков назначают самое слабое минусовое стекло, дающее наилучшую остроту зрения.
1. При миопии до -2,0 дптр - коррекция для дали по 6-7 строке. Если пациентвидит 6-7 строку, коррекция не нужна.
2. При миопии средней и высокой степени назначают две пары очков (для дали - полная коррекция миопии, для близи - линзы на 1-3 дптр слабее или бифокальные очки для постоянного ношения).
3. При миопии более -5,0 дптр можно рекомендовать коррекцию контактными линзами.
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ МИОПИИ
Особенно тщательно следует проводить лечение миопии в детском и юношеском возрасте в период роста организма, т.к. в это время миопия прогрессирует чаще. Необходимо назначить рациональную коррекцию, устранить спазмы аккомодации, явление астенопии.
Используются специальные упражнения для тренировки ресничной мышцы, медикаменты, воздействующие на аккомодацию.
Воздействие на аккомодацию бывает пассивным и активным.
Пассивный путь - разгрузочная оптическая коррекция. Она сводится к назначению линз для близи на 1,0; 2,0; 3,0 дптр слабее, чем линзы для дали. В тех случаях, когда наряду с аккомодацией ослаблена и конвергенция, можно назначить сферопризматические очки БСПО.
Однако главным является активный путь укрепления аккомодации. Он включает регулярные тренировки. Наиболее эффективны упражнения со сменными линзами, упражнение «сетка на стекле», «аккомодотренер» (более подробно см. в разделе «Спазм аккомодации»).
Подключают такие методы косвенного воздействия - рефлексотерапию, массаж шейно-воротниковой зоны, различные методы физиотерапии.
При высокой степени миопии показан щадящий режим: исключить подъем тяжестей, физическое напряжение, прыжки, зрительные перегрузки.
Предупреждению прогрессирования миопии и ее осложнений способствует применение ряда медикаментозных средств. Полезен прием внутрь глюконата кальция по 0,5 г перед едой, детям 7-9 лет - 1,5-2 г, 10-14 лет - 2-3 г, взрослым - 3 г в день в течение 10 дней. Препарат снижает проницаемость сосудов, способствует предупреждению кровоизлияний, укрепляет наружную оболочку глаза. Способствует укреплению склеры и аскорбиновая кислота, которая улучшает обмен в тканях глаза и участвует в синтезе коллагена. Ее принимают по 0,1 г 2-3 раза в день в течение 3-4 недель.
Необходимо назначать препараты, улучшающие регионарную гемодинамику - никотиновую кислоту, галидор, трентал. Более активно действует трентал при парабульбарном введении по 0,5-1,0 мг 2% раствора препарата - 10-15 инъекций на курс. Сосудорасширяющие препараты не рекомендуются при геморрагической форме осложненной миопии.
При хориоретинальных осложнениях полезны субконъюнктивальные инъекции 0,2 % раствора АТФ по 0,2 мл, ] % раствор рибофлавина, 4 % раствор тауфона - на курс 10-12 инъекций. Показаны тканевые препараты: ФИБС, алоэ, взвесь плаценты. Целесообразно применять 2 раза в год электрофорез с алоэ, никотиновой и аскорбиновой кислотами.
Для профилактики и лечения геморрагической формы осложненной миопии с целью укрепления стенок сосудов применяют ангиопротекторы и гемостатики - аскорутин, дицинон, доксиум. Дицинон можно применять парабульбарно по 0,5-1,0 мл - 10-15 инъекций. При появлении помутнений в стекловидном теле назначают электрофорез с ферментами - фибринолизин, химотрипсин, лекозим.
Опыт показывает, что систематическое (2-3 раза в год) применение препаратов, способствующих укреплению склеры, улучшающих гемодинамику глаза, усиливающих обменные процессы в сетчатке и сосудистой оболочке, позволяют замедлить прогрессирование миопии.
ГИПЕРМЕТРОПИЯ
Различают гиперметропию трех степеней:
· слабую - до 2,0 дптр;
· среднюю - выше 2,0 и до 5,0 дптр;
· высокую - выше 5,0 дптр.
Поскольку гиперметропия - слабая рефракция, лица, имеющие ее, стремятся усилить преломляющую способность оптической системы глаза и перевести дальнейшую точку ясного зрения из отрицательного пространства в положительное. Это достигается напряжением аккомодации, благодаря чему большинство людей, особенно при гиперметропии слабой, да и средней степени видят хорошо и вдаль, и вблизи. Напряжение аккомодации становится постоянным и привычным, так что цилиарная мышца не может полностью расслабиться. В связи с этим гиперметропия состоит из двух частей: явной, которая выявляется при субъективном определении рефракции, и скрытой, обнаруживаемой только при параличе аккомодации. Чем моложе человек, тем большая часть гиперметропии у него является скрытой. С возрастом последняя уменьшается и к 45 годам вся гиперметропия становится явной.
Гиперметропия может осложниться аккомодативной астенопией (зрительным переутомлением), спазмом аккомодации, косоглазием (чаще сходящимся), хроническим конъюнктивитом, блефаритом.
При некорригированной гиперметропии высокой степени возможно развитие амблиопии - понижение зрения от неупотребления.
КОРРЕКЦИЯ ГИПЕРМЕТРОПИИ
При гиперметропии слабой степени нормальной остроте зрения и отсутствии осложнений, коррекция не назначается. Если имеют место снижение зрения, астенопические жалобы, явления конъюнктивита, блефарита, показана постоянная коррекция собирательными линзами. Чаще всего назначаются стекла, корригирующие 2/3 гиперметропии. При косоглазии или тенденции к его развитию рекомендуется полная постоянная коррекция имеющейся гиперметропии.
ХИРУРГИЧЕСКИЕ МЕТОДЫ КОРРЕКЦИИ АМЕТРОПИЙ
Сегодня офтальмологическое сообщество, улучшая технику и процедуры для исправления патологий рефракции, вынуждено искать наиболее безопасные методы лечения и пути снижения риска послеоперационных осложнений и побочных эффектов, наблюдаемых у некоторых пациентов.
Имеющиеся хирургические методики коррекции целесообразно подразделить на роговичные (влияющие на оптические свойства роговицы) и интраокулярные (выполняемы в полости глазного яблока).
К операциям, влияющим на оптические свойства роговицы можно отнести:
· ФРК (Фоторефракционная кератэктомия) (PRK);
· ЛАСЕК (Laser epithelial keratomileusis) LASEK;
· ЛАЗИК (Laser in Situ Keratomileusis) LASIK;
· ЕpiLASIK;
· РК (Радиальная кератотомия) (RK);
· ВРК (Внутрироговичные кольца) (ICR) и др.
К интраокулярным способам коррекции, которые осуществляются путем выполнения операции в полости глазного яблока, относят:
· Имплантация факичной рефракционной линзы (PRL) (внутриглазная контактная коррекция);
· Замена прозрачного хрусталика (CLR).
В единую группу для анализа следует выделить ФРК, ЛАЗИК и ЛАСЕК, поскольку все эти операции выполняются с применением эксимерного лазера. На сегодня эти операции - самые распространенные, их предпочитают многие хирурги.
В последние годы мы были свидетелями резкого расширения показаний для эксимер-лазерной хирургии и значительного вытеснения других рефракционных методик из практики офтальмологов. Так, по данным опроса хирургов, проведенного D. Leaming в 1999, при миопии от 3 до 12 диоптрий хирурги рекомендуют использовать эксимер-лазерные методы коррекции в 58 - 85%, а при гиперметропии от 1 до 5 диоптрий - примерно в 30% случаев.
Вместе с тем, накопление опыта применения эксимер-лазерной хирургии показывает необходимость глубокого научного анализа факторов, влияющих на рефракционные и функциональные результаты подобных операций. Подробный и глубокий анализ осложнений возникающих после процедуры LASIK и мер по их профилактике, признается необходимым в связи с широким распространением данного вида хирургии.
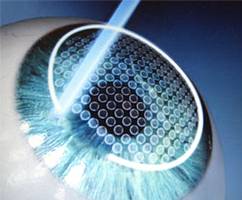
 ФРК (фоторефракционная кератэктомия) - это процесс испарения стромы роговицы эксимерным лазерным излучением с целью изменения её кривизны. Предварительно с поверхности роговицы удаляют эпителий. Метод требует наложения контактной линзы или сменной повязки. Основное преимущество - сохранение значительной остаточной толщины роговицы. Основной недостаток - вероятность возникновения субэпителиальной фиброплазии.
ФРК (фоторефракционная кератэктомия) - это процесс испарения стромы роговицы эксимерным лазерным излучением с целью изменения её кривизны. Предварительно с поверхности роговицы удаляют эпителий. Метод требует наложения контактной линзы или сменной повязки. Основное преимущество - сохранение значительной остаточной толщины роговицы. Основной недостаток - вероятность возникновения субэпителиальной фиброплазии.
LASEK (ЛАСЭК) (laser subepithelial keratectomy). Выполнение фотокератоабляции роговицы под прикрытием эпителиального слоя. Этот слой предварительно отслаивают в оптической зоне химическим путём (этиловый алкоголь) и отворачивают. После проведения фотоабляции эпителиальный лоскут укладывают на прежнее место и накрывают контактными линзами на сутки. Основное преимущество по сравнению с ФРК - более быстрая реабилитация. Основной недостаток - длительное восстановление оптической функции эпителиального слоя.
LASIK (ЛАСИК) (laser in situ keratomileosis). Представляет собой сочетание ламеллярного среза роговицы определённого диаметра и фотокератоабляции. Ламеллярный срез роговицы выполняют на глубину 100-150 мкм микрокератомом. На ложе среза производят фотоабляцию. Затем укладывают ламеллярный лоскут на место. При данной процедуре важно соблюдать правило Барракера об остаточной толщине роговицы после кератоабляции, которая не должна быть менее 250 мкм. Основной недостаток - снижение модуля упругости роговицы. Основное преимущество - быстрая реабилитация и стабильность рефракционного результата.
 ЕpiLASIK. Это проведение фотоабляции роговицы под эпителиальным поверхностным лоскутом. Предварительно формируют с помощью специального микрокератома ламеллярный лоскут, включающий эпителиальный слой, базальную пластинку и поверхностную часть боуменовой пластинки. После проведения фотоабляции - ламеллярный лоскут укладывают на место. Основное преимущество - сохранение модуля упругости роговицы. Основной недостаток - неудачи в формировании полноценного лоскута и осложнения ФРК.
ЕpiLASIK. Это проведение фотоабляции роговицы под эпителиальным поверхностным лоскутом. Предварительно формируют с помощью специального микрокератома ламеллярный лоскут, включающий эпителиальный слой, базальную пластинку и поверхностную часть боуменовой пластинки. После проведения фотоабляции - ламеллярный лоскут укладывают на место. Основное преимущество - сохранение модуля упругости роговицы. Основной недостаток - неудачи в формировании полноценного лоскута и осложнения ФРК.
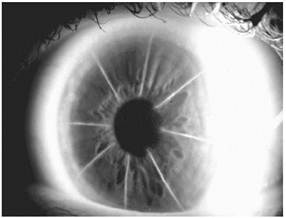 РК (радиальная кератотомия) - метод состоит в нанесении передних радиальных надрезов вне оптической зоны роговицы на заданную глубину и при заданном количестве для уплощения роговицы в центре вследствие снижения упругости её каркаса. Показания - миопия и миопический астигматизм. Применяемое количество радиальных надрезов от 3 до 12. Диапазон возможной коррекции аметропии от 1,5 до 8,0 D. Расчёты для проведения операций проводят по специальным программам, учитывающим толщину и форму роговицы помимо величины оптической зоны и величины аметропии для коррекции. Основной недостаток метода - снижение механической прочности роговицы. Основное преимущество - сохранение оптической зоны роговицы в интактном состоянии.
РК (радиальная кератотомия) - метод состоит в нанесении передних радиальных надрезов вне оптической зоны роговицы на заданную глубину и при заданном количестве для уплощения роговицы в центре вследствие снижения упругости её каркаса. Показания - миопия и миопический астигматизм. Применяемое количество радиальных надрезов от 3 до 12. Диапазон возможной коррекции аметропии от 1,5 до 8,0 D. Расчёты для проведения операций проводят по специальным программам, учитывающим толщину и форму роговицы помимо величины оптической зоны и величины аметропии для коррекции. Основной недостаток метода - снижение механической прочности роговицы. Основное преимущество - сохранение оптической зоны роговицы в интактном состоянии.
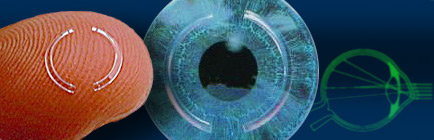 ВРК (Внутрироговичные кольца, корнеальные имплантаты) - это кольца или полукольца толщиной 0,25-0,45 мм и радиусом 6-8 мм из пластика, которые имплантируют в средние слои роговицы и тем самым растягивают и уплощают центральную зону. Применяют для коррекции миопии с эффектом от 3 до 8 D, в том числе при кератоконусе. Разработаны технологические приёмы, позволяющие легко формировать каналы для имплантации колец. Основное преимущество данного метода — обратимость, имплантаты могут быть легко удалены. Основной недостаток - наличие инородного тела в роговице.
ВРК (Внутрироговичные кольца, корнеальные имплантаты) - это кольца или полукольца толщиной 0,25-0,45 мм и радиусом 6-8 мм из пластика, которые имплантируют в средние слои роговицы и тем самым растягивают и уплощают центральную зону. Применяют для коррекции миопии с эффектом от 3 до 8 D, в том числе при кератоконусе. Разработаны технологические приёмы, позволяющие легко формировать каналы для имплантации колец. Основное преимущество данного метода — обратимость, имплантаты могут быть легко удалены. Основной недостаток - наличие инородного тела в роговице.
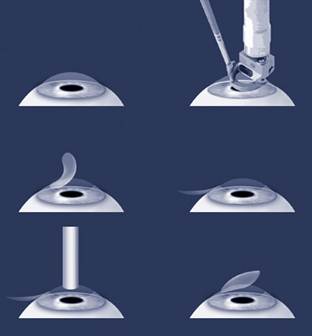
 Имплантация факичных интраокулярных линз - предполагает размещение в передней или задней камере глаза дополнительной линзы, позволяющей корригировать аметропию обоих знаков. Показания: миопия более 10,0 D с астигматизмом или нет, гиперметропия более 5,0D, невозможность применения кераторефракционных операций из-за небольшой толщины роговицы, неполное зрение. Применяют следующие способы фиксации факичных ИОЛ: в УПК, за радужку, в заднюю камеру. Существуют факичные ИОЛ, сферические для коррекции сферической аметропии и сфероцилиндрические для коррекции сложного астигматизма. Факичные ИОЛ вместе с роговицей и собственным хрусталиком создают телескопическую систему и тем самым увеличивают ретинальное изображение. Основной недостаток метода - возможность развития вторичной гипертензии или катаракты. Основное преимущество - возможность повышения максимальной остроты зрения и сохранение аккомодации.
Имплантация факичных интраокулярных линз - предполагает размещение в передней или задней камере глаза дополнительной линзы, позволяющей корригировать аметропию обоих знаков. Показания: миопия более 10,0 D с астигматизмом или нет, гиперметропия более 5,0D, невозможность применения кераторефракционных операций из-за небольшой толщины роговицы, неполное зрение. Применяют следующие способы фиксации факичных ИОЛ: в УПК, за радужку, в заднюю камеру. Существуют факичные ИОЛ, сферические для коррекции сферической аметропии и сфероцилиндрические для коррекции сложного астигматизма. Факичные ИОЛ вместе с роговицей и собственным хрусталиком создают телескопическую систему и тем самым увеличивают ретинальное изображение. Основной недостаток метода - возможность развития вторичной гипертензии или катаракты. Основное преимущество - возможность повышения максимальной остроты зрения и сохранение аккомодации.
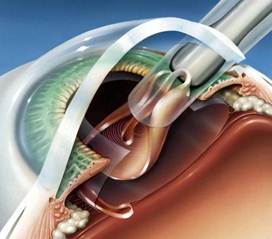 Экстракция хрусталика с имплантацией интраокулярных линз. Предполагает удаление прозрачного или изменённого хрусталика с заменой его на соответствующую ИОЛ, корригирующую аметропию. Показания такие же, как и при имплантации факичных ИОЛ. Современные технологии факоэмульсификации и малых разрезов, мягкие ИОЛ, импланти руемые внутрь глаза с помощью инжекторов, позволили значительно сократить сроки реабилитации при этом методе и свести к минимуму число осложнений. Основной недостаток метода - потеря аккомодации. Основное преимущество - возможность коррекции аметропий очень высокой степени.
Экстракция хрусталика с имплантацией интраокулярных линз. Предполагает удаление прозрачного или изменённого хрусталика с заменой его на соответствующую ИОЛ, корригирующую аметропию. Показания такие же, как и при имплантации факичных ИОЛ. Современные технологии факоэмульсификации и малых разрезов, мягкие ИОЛ, импланти руемые внутрь глаза с помощью инжекторов, позволили значительно сократить сроки реабилитации при этом методе и свести к минимуму число осложнений. Основной недостаток метода - потеря аккомодации. Основное преимущество - возможность коррекции аметропий очень высокой степени.
| <== предыдущая страница | | | следующая страница ==> |
| РАЗВИТИЕ РЕФРАКЦИИ | | | Основные теоретические положения излагаются на лекциях и изучаются самостоятельно с помощью рекомендуемой учебной литературы |
Дата добавления: 2014-09-08; просмотров: 610; Нарушение авторских прав

Мы поможем в написании ваших работ!