
Главная страница Случайная лекция

Мы поможем в написании ваших работ!
Порталы:
БиологияВойнаГеографияИнформатикаИскусствоИсторияКультураЛингвистикаМатематикаМедицинаОхрана трудаПолитикаПравоПсихологияРелигияТехникаФизикаФилософияЭкономика

Мы поможем в написании ваших работ!
Причины
Механизмы перерождения клеток до конца не изучены. Но благодаря многочисленным исследованиям выявлены химические вещества, способные ускорять трансформацию клеток. Все факторы риска сгруппируем по двум признакам.
Причины, независящие от человека:
- Склонность генетически: не менее трех случаев аналогичного заболевания в семье или наличие подобного диагноза у близкого родственника, присутствие у одного больного несколько разных форм рака.
- Возраст после 50 лет.
- Туберкулез, бронхит, пневмония, рубцы на легких.
- Проблемы эндокринной системы.
Модифицируемые факторы (на что можно повлиять):
- Курение – основная предпосылка появления рака легких. При сжигании табака выделяется 4000 канцерогенов, покрывающих слизистую бронхов и выжигающих живые клетки. Вместе с кровью яд попадает в головной мозг, почки, печень. Канцерогены оседают в легких до конца жизни, покрывая их сажей. Стаж курения 10 лет или 2 пачки сигарет в день повышают шанс заболеть в 25 раз. В группе риска и пассивные курильщики: 80% выдыхаемого дыма достается им.
- Профессиональные контакты: заводы, связанные с асбестом, металлургические предприятия; хлопковые, льняные и ваяльные комбинаты; контакт с ядами (мышьяком, никелем, кадмием, хромом) на производстве; горная промышленность (уголь, радон); производство резины.
- Плохая экология, радиоактивное заражение. Систематическое влияние загрязненного автомобилями и заводами воздуха на легкие городского населения изменяет слизистую дыхательных путей.
Развитие. Стадии.
В отечественной пульмонологии чаще используется классификация, которая больше ориентируется на размер первичного очага.
· Стадия 0: обнаруживается небольшое, клинически ничем не проявляющееся скопление атипичных (опухолевых) клеток.
· Стадия I: обнаруживается опухоль размером не более 30 мм, локализованная, поражение лимфатических узлов отсутствует, метастазы не определяются.
· Стадия II: обнаруживается опухоль малого (до 3 см) размера, но с распространением процесса на регионарные лимфатические узлы, либо опухоль размером более 3 см, но без признаков метастазирования в друге органы.
· Стадия III: обнаруживается опухоль любого размера, прорастающая в плевру или в соседние органы — пищевод, позвоночник, сосуды, сердце. Одновременно обнаруживаются обширные метастазы в регионарных лимфоузлах, признаков отдаленных метастазов нет.
· Стадия IV: обнаруживается опухоль легкого любого размера с наличием отдаленных метастазов.
Симптомы рака легкого.
На начальном этапе диагностика заболевания крайне затруднительна из-за скудного проявления или даже отсутствия симптомов. Далеко не всегда наблюдается соответствие между клиническими проявлениями и степенью распространенности заболевания. Тем не менее существует зависимость признаков от локализации опухоли, степени поражения, злокачественности, а также от вероятных осложнений.
Самым ранним симптомом первичного рака легкого является - кашель, который изменяется в зависимости от стадии заболевания и распространенности опухоли. Вначале наблюдается легкое покашливание, со временем перерастающее в сухой мучительный кашель.
Сила кашля зависит от размера пораженного бронха (возможны продолжительные приступы надсадного кашля). Затем кашель сопровождается выделением слизисто-гнойной мокроты, как правило, без гнилостного запаха, свойственного мокроте, выделяющейся при абсцессе легкого и бронхоэктатической болезни. Гнойная мокрота свидетельствует о распаде опухоли в результате развивающегося бронхита.
Прожилки и сгустки крови в мокроте свидетельствуют об изъязвлении самой опухоли или слизистой оболочки бронха.
Частым симптомом рака легких, в некоторых случаях проявляющимся уже на ранних этапах, является общая слабость, не исчезающая после отдыха. Со временем человека начинает беспокоить боль в груди разной степени интенсивности, которая может носить самый различный характер: ноющий, режущий, опоясывающий. Возможна иррадиация боли в другие органы. Например, при образовании опухоли в верхней части легкого человек ощущает сильные боли в плече, плечевом суставе, пальцах.
Одышка наблюдается при обструкции бронхов или в результате присоединения пневмонии и других вторичных воспалительных процессов в легких. Она также может служить признаком смещения органов средостения (располагающихся в грудной клетке), сдавле верхней полой вены, скопления жидкости в плевральной полости, спадения легочных альвеол в результате закупорки бронха опухолью (ателектаза). Повышенная температура тела наблюдается в том случае, если развивается вторичный воспалительный процесс (бронхит, пневмония, абсцесс) или происходит распад опухоли.
Температура может повышаться незначительно или сопровождаться лихорадкой, периодически спадать или держаться постоянно. Перкуторный звук притуплённый (если наблюдается ателектаз легких или плеврит), прослушиваются сухие или влажные хрипы. Если бронх частично закупорен опухолью, слышны свистящие хрипы над пораженной стороной. В крови обнаруживают повышение СОЭ, реже лейкоцитоз.
На рентгеновском снимке при центральной форме раке наблюдается увеличение корня легкого. На участке затенения просматриваются нечеткие контуры в области корня с расходящимися волнообразными тенями, которые являются признаком ракового лимфангита. Уменьшение корня легкого в сочетании с повышенной прозрачностью легочного рисунка свидетельствует о перибронхиальном развитии опухоли.
При закупорке бронха виден участок вздутия. При периферической форме рака на рентгеновском снимке наблюдается разнородное затенение с рваными контурами и характерными неравномерными лучами, соединяющимися с корнем легкого отчетливой тенью. При раковом лимфангите из-за нарушений в малом круге кровообращения быстро развивается дыхательная недостаточность (легочная гипертензия, легочное сердце), возможно развитие рецидивирующих тромбозов и тромбофлебитов.
В течение болезни внешний вид пациента практически не меняется, общее истощение организма (кахексия) происходит только на последней стадии. Продолжительность жизни больного после установления диагноза составляет от 1 до 3 лет. Смерть наступает в результате раковой интоксикации, распространения метастазов в другие органы и ткани, преимущественно в головной мозг, и тяжелых осложнений - таких, как ателектаз, абсцесс легкого, геморрагический плеврит, легочное кровотечение.
Выделяют несколько клинико-рентгенологических форм рака легкого:
1. Центральный рак - рак бронхов, растет в просвете крупных бронхов (центрального, долевых, сегментарных). Опухоль растет как в просвет бронха (проявляется раньше), так и в окружающую бронх легочную ткань. В начальных стадиях никак себя не проявляет, часто не видна на флюорографии и рентгенологических снимках, так как тень опухоли сливается с сердцем и сосудами. Заподозрить наличие опухоли можно по косвенным признакам на рентгенограмме: снижение воздушности участка легкого или воспалительных явлений в одном и том же месте неоднократно (рецидивирующая пневмония). Характерны кашель, одышка, кровохарканье, в запущенных случаях - боли в грудной клетке, высокая температура тела.

Центральная опухоль правого легкого больших размеров.
2. Периферический рак – растет в толще легочной ткани. Симптомов нет, выявляется случайно при обследовании или при развитии осложнений. Опухоль может достигать больших размеров никак себя не проявляя, такие пациенты часто отказываются от лечения, ссылаясь на отсутствие симптомов. Разновидность периферического рака - рак верхушки легкого (Пенкоста), характеризуется прорастанием в сосуды и нервы плечевого пояса. Такие больные длительно лечатся у невропатолога или терапевта с диагнозом остеохондроз, плексит и направляются к онкологу уже с запущенной опухолью. Разновидностью периферического рака так же является полостная форма рака - опухоль с полостью в центре. Полость в опухоли возникает в результате распада центральной части опухоли, которой в процессе роста не хватает питания. Данные опухоли могут достигать больших размеров до 10 и более см, их легко спутать с воспалительными процессами - абсцессами, туберкулезом с распадом, кистами легких, что отдаляет постановку правильного диагноза и приводит к прогрессированию болезни без специального лечения.
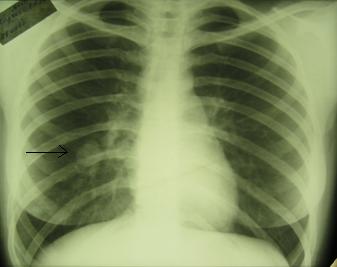


Полостная форма рака легкого: опухоль в правом легком указана стрелкой.
3. Пневмониеподобный рак, как следует из названия, похож на пневмонию, пациенты лечатся длительно у терапевта, когда эффекта от лечения антибиотиками нет, высказывается предположение о раке. Опухоль характеризуется быстрым ростом, растет диффузно, не в виде узла, занимает одну или несколько долей легкого.
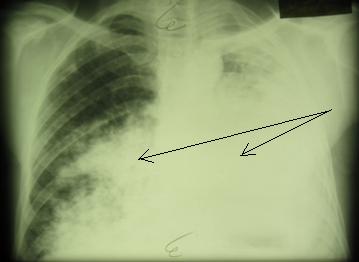
Пневмониеподобная форма рака легкого с поражением обоих легких.

С поражением нижней доли правого легкого.
4. Атипичные формы: печеночная, мозговая, костная и другие. Связаны с симптомами не самой опухоли легкого, а её метастазов. Для печеночной формы характерна желтуха, изменения в анализах крови, увеличение печени, тяжесть в правом подреберье. Мозговая - часто манифестирует клиникой инсульта - перестает работать рука и нога на противоположной поражению стороне, нарушение речи, потери сознания, могут быть судороги, головные боли, двоение в глазах. Костная – боли в позвоночнике, костях таза или конечностей, часто возникают спонтанные (не связанные с травмой) переломы.
5. Метастатические опухоли - это отсевы из основной опухоли другого органа (например молочной железы, кишечника, другого легкого, ЛОР- органов, предстательной железы и других), имеющих структуру первоначальной опухоли и способных расти, нарушая функцию органа. В некоторых случаях метастазы могут достигать огромных размеров (более 10 см) и приводить к гибели больных от отравления продуктами жизнедеятельности опухоли и нарушения работы внутренних органов (печеночной и дыхательной недостаточности, повышения внутричерепного давления и так далее). Чаще всего метастазы возникают из опухолей кишечника, молочной железы, второго легкого, что связано со спецификой кровообращения органа: очень мелкая и сильно развитая сосудистая сеть, клетки опухоли оседают в ней из кровотока и начинают расти, образуя колонии - метастазы. В легкие может метастазировать злокачественная опухоль любого органа. Метастазы в легких встречаются часто, бываю очень похожи на самостоятельные опухоли. Иногда при полном обследовании опухоль - первоисточник метастазов обнаружить не удается.
Диагностика.
Диагностика рака легких может последовать за проявлением симптомов заболевания, однако может быть и профилактической. Профилактическую диагностику рака легких рекомендуется проводить людям обоих полов, в возрасте от сорока пяти лет и старше, в особенности, если они находятся в группе риска.
В первую очередь профилактическая диагностика онкологии легких рекомендуется для курящих людей обоих полов, а также для мужчин и женщин, у родственников которых развилось онкологическое заболевание легких.
Диагностика рака легких, в зависимости от важности и сложности методов обследования и может быть разделена на несколько групп.
Четыре группы диагностики рака легких:
Первая группа: диагностика рака легких, позволяющая заподозрить опухолевый характер заболевания.
В данную группу входят:
- физикальный осмотр,
- флюорография,
- рентгеноскопия,
- рентгенография в двух проекциях,
- цитологическое исследование мокроты.
Вторая группа: диагностика рака легких, позволяющая уточнить диагноз.
В группу могут входить:
- бронхоскопия,
- компьютерная томография
- радионуклидные исследования,
- многократное цитологическое исследование мокроты.
Третья группа: морфологические методы, для установления окончательного диагноза. Достоверным считается гистологическое исследование патологического материала, несколько меньшее значение имеет цитологический метод.
Материал для морфологического исследования может быть получен у больного при наличии патологических выделений из дыхательных путей, а также при эндоскопии и биопсии.
Четвертая группа: Методы оценки степени распространения опухолевого процесса:
В группу входят:
- компьютерная томография,
- УЗИ
- Радионуклидное исследование.
Необходимо помнить, что при раке легких появление любого другого симптома, даже не связанного с дыхательной системой, часто обусловлено отдаленными метастазами.
Подробнее о раке легких вы можете прочесть здесь
Что нужно знать о диагностике рака легких:
1. Рентгенологическая диагностика рака легких возможна в 80 - 85% случаев. Только несколько процентов наблюдений рака легкого дают нормальную рентгенологическую картину. При наличии симптомов рака легких на первом плане находятся разнообразные проявления нарушения проходимости бронхов.
2. Компьютерная томография значительно расширяет возможности диагностики рака легких. При синдромах округлой тени соответствующую информацию легко получить с помощью стандартной томографии.
3. С совершенствованием эндоскопии роль бронхографии сведена к минимуму. Однако с помощью контрастирования удается получить четкую информацию о состоянии главных, долевых, сегментных бронхов, выявить их связь между собой и с другими структурами, в частности патологическими. Бронхография при периферическом раке легких и формах роста опухоли без изменения просвета бронхов, малоинформативна.
4. Диагностика рака легких невозможна без эндоскопического обследования . Бронхоскопия - второй по важности метод диагностики легочной патологии после рентгенологического обследования. Современная фиброволоконная оптика позволяет объективно оценить состояние трахеи и бронхов.
5. Для установления диагноза необходимо обнаружение прямых признаков опухолевого процесса, менее информативны - косвенные признаки. Сомнения относительно развития онкологии того или иного участка легких также решаются с помощью бронхоскопии.
6. Бронхоскопия позволяет получить материал для морфологического исследования. Эндоскопическая биопсия - наилучшая основа для установления правильного диагноза, поскольку базируется на гистологическом исследовании материала. Однако не всегда можно сделать биопсию. Поэтому применяются эндобронхиальный соскоб, отпечатки со слизистой оболочки, промывание бронхиального дерева.
7. Еще одна группа методов диагностики рака легких относится к так называемым хирургическим. Все они имеют одну цель - получить материал для морфологического исследования.
Используются следующие виды биопсии:
- аспирационная и открытая биопсия увеличенных периферических лимфатических узлов и других опухолеподобных образований в мягких тканях;
- биопсия глубоких лимфатических узлов; биопсия плевры, в частности, при торакоскопии;
- пункция образований легких, в частности, под рентгенологическим контролем.
- Диагностическая операция - торакотомия.
8. Крайне важным является морфологическое подтверждение (верификация) диагноза, и это касается, прежде всего, рака легких. Без положительного морфологического исследования диагноз рака легких оказывается ошибочным в 25% случаев.
У больных периферическим раком легких верификация диагноза очень сложная. Чем меньше размеры округлой тени, тем труднее получить материал для морфологического исследования. Для верификации диагноза используют цитологическое изучение материала, полученного после биопсии, с осадка промывных вод бронха, с помощью пункции грудной клетки.
Несмотря на результаты этих исследований, вывод должен быть однозначным: после обнаружения синдрома округлой тени необходимо хирургическое вмешательство, а не трата времени для уточнения диагноза. В процессе дооперационного обследования необходимо исключить возможность метастазов в легкие, вследствие другого вида рака.
Дополнительную информацию о раке легких можно узнать тут.
В целом диагностика рака легких, проведенная грамотно, с применением инновационных медицинских технологий, способна обнаружить заболевание на начальных стадиях развития и помочь определить наиболее подходящую программу лечения в каждом отдельном случае.
ЛЕЧЕНИЕ
Самыми современными методами лечения немелкоклеточного рака лёгкого являются радиохирургия (в т.ч. КиберНож), лучевая терапия IMRT, химиотерапия. Широкое распространение в мировой практике получило комбинированное лечение рака легких, сочетающее эти методы - обширное облучение на линейном ускорителе, точечное радиохирургическое удаление метастазов и зон опухоли, расположенных в близости к критическим структурам организма, а также таргетинговая химиотерапия. В стадии клинической апробации находится иммунотерапия, особенно в сочетании с другими методами.
В мировой практике хирургическое вмешательство, а также лучевая терапия, не позволяющая подвести требуемую дозу облучения без опасности для здоровых тканей, постепенно уступают место передовым методам лечения рака легкого.
Лучевое лечение немелкоклеточного рака лёгкого проводят с радикальной целью или в качестве паллиативного вмешательства. Различают радиохирургию и лучевую терапию (радиотерапию).
Наиболее прогрессивным методом радикального лечения рака легкого признана радиохирургия. Технические возможности современных комплексов дистанционной радиохирургии (например, CyberKnife / КиберНож) позволяют воздействовать на опухоли практически в любой части легких, в том числе и находящиеся вблизи критических структур. Также бескровность метода радиохирургии делает возможным удаление нескольких множественных метастазов в различных частях организма в рамках одного сеанса (фракции) лечения. Кроме названных преимуществ, эффективность радиохирургического лечения рака легкого обуславливается углубленной диагностикой, которая проводится перед началом (при планировании) курса лечения и на протяжении всего сеанса. Комплексная диагностика - КТ, МРТ, ПЭТ - проводимая в онкоцентрах, оснащенных КиберНожом, существенно повышают не только точность лечения, но и позволяет выявить возможные метатстазы.
При радикальной лучевой терапии рассчитывают на длительный и стойкий эффект в результате гибели всех клеток первичной опухоли и внутригрудных метастазов, находящихся в поле облучения. При малодифференцированных формах рака в поле облучения включают также надключичные зоны. Значительно большую точность, а значит и эффективность дает лучевая терапия IMRT, которую характеризует возможность значительной модификации контура пучка облучения .
Лучевую терапию по радикальной программе (суммарная очаговая доза не менее 60—80 Гр) может быть назначена больным раком лёгкого I—II стадии. Лучевую терапию по паллиативной программе (суммарная очаговая доза не более 45 Гр) планируют прираке лёгкого III стадии.
К противопоказаниям к лучевому лечению относят обильное кровохарканье или кровотечение, опухолевый плеврит, множественные отдалённые метастазы, обширное прорастание первичной опухоли или метастазов в сосуды средостения, пищевод, трахею, лейкопению (менее Зх109/л), тромбоцитопению (менее 10хЮ9/л), тяжёлуюстенокардию, инфаркт миокарда, декомпенсированные формы лёгочно-сердечной, сердечно-сосудистой, печёночной и почечной патологии.
Несмотря на приход новых методов лечения, хирургическое лечение больных с резектабельными формами рака лёгкого все еще считают радикальным методом, при котором имеются перспективы полного излечения.
К основным условиям радикализма операции относят:
• удаление единым блоком лёгкого или доли и регионарно зависимых лимфатических узлов с окружающей клетчаткой в пределах здоровых тканей;
• отстояние линии пересечения бронха на 1.5—2 см от видимого края опухоли;
• отсутствие опухолевых клеток в краях пересечённых бронха, сосудов и дополнительно резецированных органов и тканей.
Следует отметить, что перспективность лечения рака легких хирургическим путемсущественно органичивается возможности выявления болезни на ранних стадиях, когда опухоль еще операбельна, а организм пациента сможет выдержать серьезное хирургическое вмешательство и последующую химиотерапию.
Кроме того, операция на легком при раке не имеет смысла при наличии следующих противопоказаний:
• морфологически подтверждённые метастазы в отдалённых органах (исключая надпочечник и головной мозг)и лимфатических узлах;
• обширное прорастание опухоли или метастазов в аорту, верхнюю полую вену, пищевод и противоположныйглавный бронх, не позволяющее выполнить их резекцию;
• метастатическое поражение париетальной плевры со специфическим канцероматозным плевритом.Комбинированная операция с резекцией бифуркации трахеи, предсердия, пищевода, аорты, верхней полой вены нередко бывает радикальным оперативным вмешательством.
При периферическом раке лёгкого размером до 3 см можно проводить экономную сублобарную резекцию — классическую сегментэктомию с раздельной обработкой элементов корня сегмента, обязательной ревизией лёгочных и бронхопульмональных лимфатическихузлов и срочным морфологическим исследованием. При обнаружении в них метастазов следует как минимум выполнять лобэктомию.
Химиотерапия при немелкоклеточном раке лёгкого показана при наличии противопоказаний к хирургическому и лучевому лечению.
Назначают следующие препараты в различных сочетаниях: доксорубицин, цисплатин, винкристин, этопозид, циклофосфамид, метотрексат, блеомицин, нитрозометилмочевину, винорелбин, паклитаксел,доцетаксел, гемцитабин и др. Как правило, проводят до 6 курсов химиотерапии с интервалами 3—4 нед. Объективное улучшение (частичная резорбция первичной опухоли, регионарных и отдалённых метастазов) наступает у 6—30% больных, однако полная резорбция наступает редко. Химиотерапия малоэффективна при метастазах в костях, головном мозге и печени.
При сочетании химиотерапии с лучевым лечением (возможно одновременное или последовательное их применение) достигают лучших результатов. Химиолучевое лечение основано на возможности как аддитивного эффекта, так и синергизма, без суммации побочного токсического действия.
Комбинированное лечение. Сочетание радиотерапии с лучевой терапией, или с лекарственным противоопухолевым лечением, или с иммунотерапией приводит к повышению эффективности лечения больных немелкоклеточным раком лёгкого II—III стадии. На практике встречаются различные варианты какждого из методов лечения, например, предварительная лучевая терапия перех хирургическим вмешательством с последующим точечным удалением метастазов и курсом химиотерапии.
Прогноз при раке легких.
При раке легких прогноз зависит от стадии развития болезни и гистологической структуры легких. При мелкоклеточном раке прогноз благоприятнее, чем при остальных формах рака, поскольку данный вид более чувствителен к лучевому лечению и химиотерапии, чем другие формы данного заболевания.
Вероятность благоприятного исхода выше, если лечить рак на начальных стадиях – первой и второй. Крайне неблагоприятен прогноз для опухолей третьей и четвертой стадий, уровень выживаемости при данных формах заболевания не превышает 10 %.
| <== предыдущая страница | | | следующая страница ==> |
| Рак легких как Актуальная тема | | |
Дата добавления: 2014-10-17; просмотров: 542; Нарушение авторских прав

Мы поможем в написании ваших работ!