
Главная страница Случайная лекция

Мы поможем в написании ваших работ!
Порталы:
БиологияВойнаГеографияИнформатикаИскусствоИсторияКультураЛингвистикаМатематикаМедицинаОхрана трудаПолитикаПравоПсихологияРелигияТехникаФизикаФилософияЭкономика

Мы поможем в написании ваших работ!
Реваскуляризация
В большинстве случаев после тромболизиса проводят коронароангиографию, которая позволяет объективно оценить состояние коронарного русла и результаты тромболитической терапии. В тех случаях, когда выявляется выраженный стеноз или окклюзия инфаркт-ассоциированной артерии, принимается решение о проведении реваскуляризации. Первичная транслюминальная коронарная ангиопластика осуществляется также при наличии противопоказаний к проведению тромболитической терапии. Эффективность этого метода лечения больных ИМ сопоставима с таковой при тромболитической терапии или даже превышает ее в тех случаях, когда реваскуляризация осуществляется в первые 60 мин от начала заболевания.
Приложение 2. Тестовые задания
1. Выделяют следующие клинические варианты начала ИМ:
а) ангинозный;
б) аритмический;
в) астматический;
г) цереброваскулярный;
д) кишечный;
е) малосимптомный.
2. Диагностические критерии инфаркта миокарда:
а) длительность болевого синдрома более 20 мин;
б) длительность болевого синдрома менее 20 мин;
в) увеличение МВ-КФК в 2 раза;
г) увеличение холестерина на 50%;
д) подъем сегмента ST в двух и более соответствующих отведениях ЭКГ.
3. Клиническими и инструментальными признаками аневризмы ЛЖ являются:
а) локальная прекардиальная пульсациявIII–IV межреберье слева от грудины;
б) патологический QS или Qr с подъемом сегмента RS–Т, сохраняющимся более 2–3 недель от начала заболевания;
в) акинезия стенки ЛЖ (по данным ЭхоКГ);
г) дискинезия, истончение и выбухание стенки ЛЖ (по данным ЭхоКГ);
д) снижение фракции выброса ЛЖ.
4. Золотым стандартом в диагностике некроза при инфаркте миокарда являются:
а) ACT;
б) тропонины I;
в) КФК;
г) тропонинТ;
д) щелочная фосфатаза.
5. Факторами риска кардиогенного шока являются:
а) ИМ в анамнезе;
б) распространенный ИМ передней стенки ЛЖ;
в) снижение ФВ ЛЖ ниже 40%;
г) инфаркт миокарда правого желудочка;
д) молодой возраст больного;
е) артериальная гипертензия.
6. Тромболитическая терапия при инфаркте миокарда проводится, если:
а) длительность заболевания более 48 ч;
б) островозникшая блокада левой ножки пучка Гиса;
в) длительность заболевания до 8 ч;
г) изменения ЭКГ, характерные для Q-инфаркта миокарда.
7. К ранним осложнениям острого инфаркта миокарда относятся:
а) острая левожелудочковая недостаточность;
б) нарушения сердечного ритма и проводимости;
в) внешние и внутренние разрывы миокарда;
г) асептический перикардит (эпистенокардитический);
д) хроническая аневризма ЛЖ.
8. Характерные изменения ЭКГ при нижнем крупноочаговом инфаркте миокарда в остром периоде:
а) подъем сегмента ST в отведениях II, III, aVF;
б) подъем сегмента ST в отведениях I, aVL, V5-6;
в) подъем сегмента ST в отведениях aVL, V5.6;
г) депрессия сегмента ST в отведениях II, III, aVF;
д) депрессия сегмента ST в отведениях I, aVL, V4.6.
9. К поздним осложнениям ИМ относятся:
а) ранняя постинфарктная стенокардия;
б) застойная сердечная недостаточность;
в) синдром Дресслера;
г) хроническая аневризма ЛЖ.
10. Препараты для купирования болевого синдрома при инфаркте миокарда
а) морфин;
б) анальгин;
в) димедрол;
г) нитроглицерин;
д) пропранолол.
11. Характерные изменения ЭКГ при переднем крупноочаговом инфаркте миокарда в остром периоде:
а) подъем сегмента ST в отведениях II, III, aVF;
б) подъем сегмента ST в отведениях I, aVL, V4-6;
в) подъем сегмента ST в отведениях aVL, V5-6;
г) депрессия сегмента ST в отведениях II, III, aVF;
д) депрессия сегмента ST в отведениях I, aVL, V4-6.
12. Диагностическое значение при подозрении на инфаркт миокарда имеет
увеличение МВ-КФК:
а) в 2 раза;
б) на 20%;
в) на 50%;
г) диагностического значения не имеет.
13. Признаками эффективности тромболитической терапии при инфаркте
миокарда служат:
а) быстрая динамика ЛДГ;
б) купирование болевого синдрома;
в) быстрая динамика МВ-КФК;
г) быстрая динамика ЭКГ;
д) развитие отека легких.
14. При остром коронарном синдроме без подъема сегмента ST следует назначать:
а) стрептокиназу;
б) аспирин;
в) нифедипин;
г) абциксимаб;
д) клопидогрел.
15. Побочные действия наркотических анальгетиков, возникающие у больных с острым инфарктом миокарда:
а) тахикардия;
б) тахипноэ;
в) брадипноэ;
г) тошнота;
д) жидкий стул.
16. Противопоказания к проведению тромболитической терапии:
а) геморрагический инсульт в анамнезе;
б) артериальная гипертония более 180/110 мм рт. ст.;
в) кардиогенный шок;
г) беременность;
д) травматичная кардиореанимация.
17. К осложнениям реперфузионной терапии относят:
а) кровотечения;
б) реперфузионное повреждение миокарда;
в) реперфузионные аритмии;
г) полная блокада левой ножки пучка Гиса.
д) феномен “no reflow”;
е) феномен гибернирующего миокарда;
18. Ингибиторы АПФ в острую фазу инфаркта миокарда назначаются с целью:
а) нормализовать артериальное давление;
б) купировать ангинозный приступ;
в) тромболитическое действие;
г) профилактика сердечной недостаточности;
д) антиагрегантный эффект.
19. Побочные эффекты аспирина:
а) гипотония;
б) брадикардия;
в) седативный;
г) снижение фракции выброса левого желудочка;
д) ульцерогенный.
20. К фибринолитикам относятся:
а) урокиназа;
б) стрептокиназа;
в) эноксапарин;
г) гепарин;
д) алтеплаза.
Ответы на тесты исходного уровня: 1) а, б, в, г, е. 2) б, в. 3) а, б, г. 4) а, б, в, д. 5) а, б, в, г. 6) а, б, в, г, д. 7) а, б, в, г. 8) б. 9) а, б, в, г. 10) а, б, в, г. 11) б, г. 12) а. 13) б, г. 14) а, г, д. 15) в, г. 16) а. б, г, д. 17) а, б, в, д. 18) г. 19) д. 20) а, б, д.
Приложение 3. Ситуационные задачи
Задача 1.
Больной Г., 48 лет, поступил в приемное отделение с жалобами на интенсивные загрудинные боли в течение 2 ч, которые сопровождались резкой слабостью. Заболел остро 2 ч назад, когда впервые появились вышеописанные жалобы.
Перенесенные заболевания отрицает.
Семейный анамнез: отец больного умер внезапно в возрасте 55 лет от сердечного приступа. Старший брат пациента перенес инфаркт миокарда в возрасте 50 лет. Вредные привычки: курит до 5 сигарет в день, алкоголь употребляет ежедневно — до 50—100 мл коньяка или водки.
При осмотре состояние крайне тяжелое. Больной нормостенического телосложения, рост 170 см, вес 100 кг, индекс Кетле 34,6. При осмотре головы, лица, шеи патологических изменений не наблюдается. Кожные покровы бледные, акроцианоз, холодный пот. Подкожно-жировой слой развит избыточно: толщина кожной складки на уровне пупка 6 см. Отеков нет. Дыхание через нос свободное. Грудная клетка конической формы. Правая и левая половины грудной клетки в дыхании участвуют симметрично, подвижность ее снижена. ЧДД 20 уд/мин. При сравнительной перкуссии перкуторный звук легочный. При аускультации над легкими определяется жесткое дыхание. Грудная клетка в области сердца не изменена. Верхушечный толчок невидимый, пальпируется в V межреберье по левой среднеключичной линии, разлитой, высокий, усиленный, резистентный. Сердечный толчок отсутствует. Пульсации в эпигастральной области нет. Границы относительной тупости сердца: правая – правый край грудины в IV межреберье; левая – левая среднеключичная линия в V межреберье; верхняя – на уровне III ребра. При аускультации тоны сердца глухие. ЧСС 88 уд/мин. Ритм правильный, шумов нет. Дефицита пульса нет. АД 60/40 мм рт. ст. Живот симметричен. Окружность живота на уровне пупка 96 см. При перкуссии живота определяется тимпанический звук. При поверхностной пальпации живот мягкий, безболезненный. Печень пальпируется у края правой реберной дуги, край печени мягкий, ровный, гладкий, безболезненный.
ЭКГ:

Вопросы к задаче:
1. Сформулируйте полный диагноз, включая осложнения.
2. Как интерпретировать ЭКГ — проявления заболевания у этого пациента?
3. Расскажите об этиологии и патогенезе заболевания.
4. Перечислите факторы риска данного заболевания у этого больного.
5. Назначьте патогенетически обоснованное обследование и лечение с указанием доз лекарств, методов контроля за их действием и противопоказаний.
Задача 2.
Больной К., 45 лет, инженер, доставлен в стационар из поликлиники по поводу неприятных ощущений в области сердца давящего характера при ходьбе до 100 м, при подъеме на один пролет лестницы, проходящих после прекращения движения через 5 мин. Считает себя больным в течение 1 месяца, когда при обычной физической нагрузке впервые появились вышеописанные жалобы. Приступ загрудинных болей длительностью около 1,5 ч был 3 дня назад, когда больной пробежался за автобусом.
Перенесенные заболевания отрицает. Вредные привычки отрицает. Семейный анамнез: отец больного умер внезапно в возрасте 50 лет от сердечного приступа. Старший брат пациента умер в возрасте 48 лет внезапно.
При осмотре состояние средней тяжести. Больной нормостенического телосложения, рост 170 см, вес 65 кг, индекс Кетле 22,3. Кожные покровы бледные, акроцианоз, холодный пот. Подкожно-жировой слой развит избыточно толщина кожной складки на уровне пупка 6 см. Отеков нет. Правая и левая половины грудной клетки в дыхании участвуют симметрично, подвижность ее снижена. ЧДД 20 уд/мин. При аускультации над легкими определяется жесткое дыхание. Грудная клетка в области сердца не изменена. Верхушечный толчок невидимый, пальпируется в V межреберье по левой среднеключичной линии, разлитой, высокий, усиленный, резистентный. Сердечный толчок отсутствует. Пульсации в эпигастральной области нет. Границы относительной тупости сердца: правая – правый край грудины в IV межреберье; левая – левая среднеключичная линия в V межреберье; верхняя – на уровне III ребра. Правая и левая граница сосудистого пучка располагается во II межреберье по соответствующим краям грудины. Поперечник сосудистого пучка – 6 см. При аускультации тоны сердца глухие. ЧСС 77 уд/мин. Ритм правильный, шумов нет. Пульс одинаковый на правой и левой лучевых артериях, синхронный, ритмичный с частотой 88 уд/мин, слабый, нитевидный. АД 130/80 мм рт. ст.
Язык розовой окраски, влажный, чистый, сосочки выражены хорошо. Живот симметричен. Окружность живота на уровне пупка — 96 см. При перкуссии живота определяется тимпанический звук. При поверхностной пальпации живот мягкий, безболезненный. Симптом раздражения брюшины отрицательный. Размеры печеночной тупости по Курлову: 9х8х7 см. Печень пальпируется у края правой реберной дуги, край печени мягкий, ровный, гладкий, безболезненный.
ЭКГ, снятая во время болевого приступа в приемном отделении:

Вопросы к задаче
1. Сформулируйте полный диагноз, включая осложнения.
2. Как интерпретировать данные ЭКГ заболевания у этого пациента?
3. Расскажите об этиологии и патогенезе заболевания.
4. Перечислите факторы риска данного заболевания у этого больного.
5. Назначьте патогенетически обоснованное обследование и лечение с указанием доз лекарств, методов контроля за их действием и противопоказаний.
Задача 3.
Больной А., 51 год, поступил в клинику с жалобами на интенсивные боли сжимающего характера, локализующиеся за грудиной и в левой половине грудной клетки иррадиирующие под левую лопатку, связанные с физической нагрузкой, купируются нитроглицерином в течение 2-3 мин, перебои в работе сердца, сердцебиения.
Боли за грудиной впервые появились в 39-летнем возрасте после сильного психоэмоционального перенапряжения. Амбулаторно получал нитраты. В течение последних 7 лет отмечает подъемы АД до 190/100 мм рт. ст. Систематического лечения по поводу гипертонии не получал, при кризах самостоятельно принимал каптоприл. Настоящее ухудшение возникло за неделю до поступления в стационар, боли стали возникать при бытовых физических нагрузках, стал невозможным подъем по лестнице более 10 ступеней, увеличилась интенсивность, длительность и частота возникновения болевого синдрома (до 5-6 раз в сутки).
Работает в проектно-конструкторском бюро, отмечает частые нервные перегрузки. Длительное время курил по 20-30 сигарет в день, последние 2 года не курит. Мать больного страдает ИБС, гипертоническая болезнь.
При поступлении состояние средней тяжести. Больной повышенного питания. Кожные покровы и видимые слизистые чистые, розовые. Периферических отеков нет, arcus senilis. При аускультации легких: дыхание жесткое. ЧДД 20 уд/мин. При пальпации области сердца верхушечный толчок слабый, низкий в V межреберье, на 1,5 см латеральнее 1 medioclavicularis sinistra. При аускультации тоны сердца приглушены, акцент II тона на аорте, систолический шум на аорте и верхушке. Пульс аритмичный за счет экстрасистол (4-6 в минуту), хорошего наполнения и напряжения на обеих лучевых артериях, ЧСС = пульс = 80 уд/мин. АД 180/100 мм рт. ст. Снижение пульсации на аа. dorsales pedes. Язык влажный, не обложен. Живот мягкий, безболезненный. Печень 13x12x7 см, не пальпируется.
В анализах крови: эритроциты 4,39х1012/л, НЬ 136 г/л, лейкоциты 7,9х109/л, эозинофилы 3%, палочкоядерные нейтрофилы 1%, сегментоядерные нейтрофилы 69%, лимфоциты 17, моноциты 10, СОЭ 8 мм/ч, холестерин 2,65 г/л, ЛПНП 6,9 г/л. Рентгеноскопия органов грудной клетки: легкие эмфизематозны, легочный рисунок усилен, особенно в нижних отделах с обеих сторон, расширение тени сердца за счет левых отделов, аорта плотная, расширенная.
На ЭКГ: горизонтальное положение ЭОС, гипертрофия левого желудочка, отрицательные зубцы Т в V5-V6, единичные желудочковые экстрасистолы. На ЭКГ, снятой в момент болевого приступа, отмечено появление отрицательного зубца Т в отведениях III, aVF, V5-V6.
Вопросы к задаче:
1. Сформулируйте диагноз.
2. Выделите факторы риска основного заболевания у больного.
3. Какие дополнительные исследования необходимы для уточнения диагноза?
4. Тактика ведения больного?
Задача 4.
Больной Н, 70 лет, находится в стационаре по поводу острого крупноочагового переднего инфаркта миокарда трехдневной давности. Пациент отмечает появление одышки и давящих болей в области сердца при малейшей физической нагрузке в пределах кровати. Объективно: бледен, акроцианоз, отеков нет, в легких дыхание жесткое, в нижних отделах с обеих сторон ослаблено, хрипов нет, ЧДД 20 в минуту, границы сердца расширены влево до передней подмышечной линии, АД 150/100 мм рт. ст., ЧСС 100 в минуту, печень у края реберной дуги, периферических отеков нет.
ЭКГ:
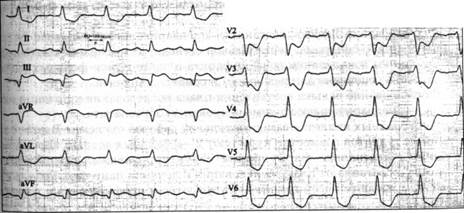
Вопросы к задаче:
1. Сформулируйте диагноз.
2. Какие дополнительные методы исследования необходимо выполнить?
3. Тактика лечения.
Задача 5.
Больной Н, 44 лет, конструктор обратился с жалобами на сжимающие боли в грудной клетке, возникающие при выходе на улицу в холодную погоду, иногда при эмоциональном перенапряжении. Больной активно занимается спортом (бег, плавание), физические нагрузки переносит хорошо. Считает себя больным около 1 года. Настоящее ухудшение самочувствия в течение последних трех дней связывает с резким похолоданием.
Отец больного перенес инфаркт миокарда в возрасте 62 лет.
При обследовании обращает на себя внимание склонность к тахикардии (ЧСС 90 уд/мин), АД 115/70 мм рт. ст.
На ЭКГ: синусовый ритм, ЧСС 96 уд/мин, нормальное положение ЭОС.
Вопросы к задаче:
1. Сформулируйте диагноз.
2. Какие дополнительные методы исследования необходимо выполнить?
3. Тактика лечения.
| <== предыдущая страница | | | следующая страница ==> |
| Лечение неосложненного инфаркта миокарда с зубцом Q | | | Постановка налогоплательщиков на налоговый учет |
Дата добавления: 2015-07-26; просмотров: 322; Нарушение авторских прав

Мы поможем в написании ваших работ!