
Главная страница Случайная лекция

Мы поможем в написании ваших работ!
Порталы:
БиологияВойнаГеографияИнформатикаИскусствоИсторияКультураЛингвистикаМатематикаМедицинаОхрана трудаПолитикаПравоПсихологияРелигияТехникаФизикаФилософияЭкономика

Мы поможем в написании ваших работ!
Регуляция обмена веществ. Гормоны
Регуляция обмена веществ.
1)Классификация гормонов: по месту синтеза, по химической природе, по механизму действия.
Гормоны центральных эндокринных желез
Гормоны гипоталам
1. Нейропептиды ( либерины и статины )
2. Вазопрессин и окситоцин
Гормоны гипофиза:
- передняя доля ( аденогипофиз):
1. СТГ ( соматотропный гормон )
2. АКТГ ( адренокортикотропный гормон)
3. Липотропный гормон (альфа - и бета-липотропины)
4. ТТГ ( тиреотропный гормон )
5.Гонадотропные гормоны:
- ФСГ ( фолликулин стимулирующий гормон),
- лютеонизирующий гормон ( ЛГ)
- пролактин (лактогенный горм
- средняя доля: МСГ (меланоцитстимулирующий гормон)
- задняя доля (нейрогипофиз):
1. Вазопрессин гипоталамуса
2. Окситоцин гипоталамуса
Гормоны эпифиза:
1. Мелатони
2. Адреногломерулотропин
Гормоны п е р и ф е р и ч е с к и х эндокринных. Гормоны щитовидной железы:
1. Иодтиронины - тироксин, трииодти 2. Тиреокальцитонин
Гормоны паращитовидной железы: - паратиреокрин ( паратгормон
Гормоны тимуса: - тимозин
Гормоны поджелудочной железы:
1. Инсулин
2. Глюкагон
Гормоны надпочечников: - гормоны коркового вещества:
1. минералокортикоиды:-альдостерон, - 11-дезоксикортикостерон
2. глюкокортикоиды: кортизон, кортикостерон, гидрокортизон
3. андрогены и эстрогены
- гормоны мозгового вещества:- адреналин (норадреналин)
Гормоны половых желез:
- семенники-андрогены:
- тестостерон, - андростерон, - метилтестостерон
- гормоны филликулов яичников - эстрогены:
-эстрон, - эстрадиол, - эстриол
Гормоны желтого тела:
1. Гестагены: прогестерон (лютеостерон)
2. Релаксин
Гормоны по химической природе :
1. Гормоны-сложные белки (гликопротеины):
- ФСГ, лютеонизирующий гормон (ЛГ), ТТГ
2. Гормоны-простые белки и пептиды:
-СТГ, пролактин, АКТГ, вазопрессин, окситоцин, МСГ, паратгормон, тиреокальцитонин, инсулин, глюкагон
3. Гормоны-производные аминокислот:
- адреналин, тироксин, трийодтиронин, мелатонин
4. Стероидные гормоны:
- андрогены, эстрогены, гестагены,
минералокортикоиды и глюкокортикоиды
Гормоны действуют на органы избирательно, это объясняется тем, что клетки определенных органов содержат специальные образования - рецепторы. Органы или клетки, на которые действует конкретный гормон, называют органами-мишенями или клетками-мишенями. Во внеклеточной жидкости содержится множество разнообразных соединений, но рецепторы узнают лишь очень немногие из них. Кроме того, рецепторы должны выбрать определенные молекулы из множества других, присутствующих в более высокой концентрации. На рисунке показано, что каждая клетка может нести либо один тип рецепторов, либо несколько.
Принято различать два механизма взаимодействия гормонов с клетками-мишенями:
мембранный механизм- когда гормон связывается с рецептором на поверхности наружной мембраны клетки-мишени;
внутриклеточный механизм - когда рецептор для гормона находится внутри клетки, т.е. в цитоплазме или на внутриклеточных мембранах.
Гормоны, обладающие мембранным механизмом действия:
все белковые и пептидные гормоны, а также амины (адреналин, норадреналин), а также гормоны местного действия - цитокины, эйкозаноиды)
Внутриклеточным механизмом действия обладают:
стероидные гормоны и производные аминокислот - тироксин и трийодтиронин.
2)Либерины и статины гипоталамуса.Химическая природа и биологическое действие
В клетках нейронов гипоталамуса синтезируются пептидные гормоны 2 типов. Одничерез систему гипоталамо-гипофизарных сосудов поступают в переднюю долю гипофиза, где стимулируют или ингибируют синтез тропных гормонов; другие, как окситоцин и вазопрессин, поступают через аксоны нервных клеток в заднюю долю гипофиза, где они хранятся в везикулах и секретируются в кровь в ответ на соответствующие сигналы
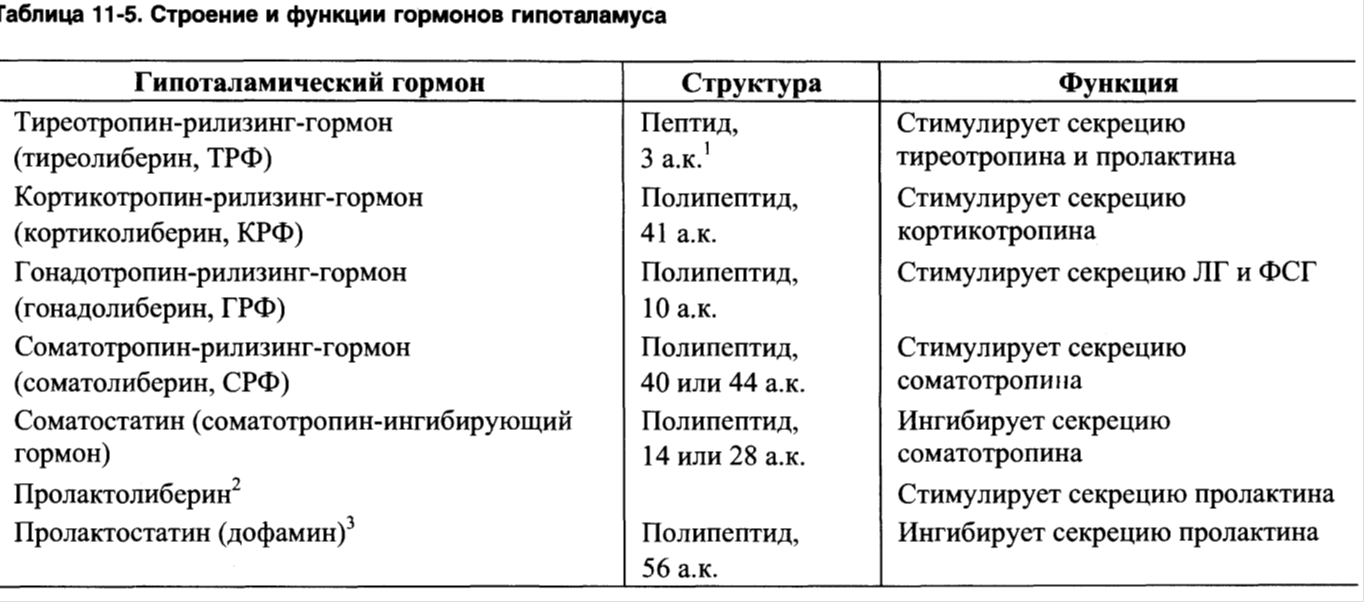
1 - синтез и секреция гормонов стимулируется внешними и внутренними сигналами; 2 - сигналы по нейронам поступают в гипоталамус, где стимулируют синтез и секрецию рилизинг-гормонов; 3 - рилизинг-гормоны стимулируют (либерины) или ингибируют (статины) синтез и секрецию тропных гормонов гипофиза; 4 - тропные гормоны стимулируют синтез и секрецию гормонов периферических эндокринных желез; 5 - гормоны эндокринных желез поступают в кровоток и взаимодействуют с клетками-мишенями;6 - изменение концентрации метаболитов в клетках-мишенях по механизму отрицательной обратной связи подавляет синтез гормонов эндокринных желез и гипоталамуса; 7 - синтез и секреция тропных гормонов подавляется гормонами эндокринных желез; ⊕ - стимуляция синтеза и секреции гормонов; ⊝ - подавление синтеза и секреции гормонов (отрицательная обратная связь).
Схема взаимосвязи регуляторных систем организма. 1 - синтез и секреция гормонов стимулируется внешними и внутренними сигналами; 2 - сигналы по нейронам поступают в гипоталамус, где стимулируют синтез и секрецию рилизинг-гормо-нов; 3 - рилизинг-гормоны стимулируют (либерины) или ингибируют (статины) синтез и секрецию тройных гормонов.гипофиза; 4 - тройные гормоны стимулируют синтез и секрецию гормонов периферических эндокринных желез; 5 - гормоны эндокринных желез поступают в кровоток и взаимодействуют с клетками-мишенями; 6 - изменение концентрации метаболитов в клетках-мишенях по механизму отрицательной обратной связи подавляет синтез гормонов эндокринных желез и гипоталамуса; 7 - синтез и секреция тройных гормонов подавляется гормонами эндокринных желез; ⊕ - стимуляция синтеза и секреции гормонов; ⊝ - подавление синтеза и секреции гормонов (отрицательная обратная связь).
3)АКТГ, СТГ гормоны - химическая природа биологическое действие.
(АКТГ) представляют собой одиночные скрученные белковые цепи,состоящие из 191 аминокислотного остатка. Некоторые гормоны передней доли гипофиза обладают местными эффектами, но основная их функция — это действие на специфические органы или ткани-мишени.
АКТГ.Оказывает стимулирующее влияние на надпочечники, повышая секрецию гормонов коркового вещества. АКТГ, помимо основного действия – стимуляции синтеза и секреции гормонов коры надпочечников, обладает жиромобилизующей и меланоцитстимулирующей активностью.
Молекула АКТГ у всех видов животных содержит 39 аминокислот-ных остатков
СТГ.Соматотропин оказывает мощное анаболическое и анти-катаболическое действие, усиливает синтез белка и тормозит его распад, а также способствует снижению отложения подкожного жира, усилению сгорания жира и увеличению соотношения мышечной массы к жировой. Кроме того, соматотропин принимает участие в регуляции углеводного обмена — он вызывает выраженное повышение уровня глюкозы в крови и является одним из контринсулярных гормонов, антагонистов инсулина по действию на углеводный обмен. Описано также его действие на островковые клетки поджелудочной железы, иммуностимулирующий эффект, усиление поглощения кальция костной тканью и др. Многие эффекты гормон роста вызывает непосредственно, но значительная часть его эффектов опосредуется инсулиноподобными факторами роста, главным образом IGF-1 (ранее его называли соматомедином С), который вырабатывается под действием гормона роста в печени и стимулирует рост большинства внутренних органов. Дополнительные количества IGF-1 синтезируются в тканях-мишенях.
4)Гормоны нейрогипофиза- химическая природа биологическое действие.
АДГ -вазопрессин Продукт нейросекреции передних ядер подбугровой области головного мозга , накапливающийся в гипофизе и выделяющийся из него. Вызывает сужение просвета кровеносных сосудов и уменьшает выделение мочи почками. Вазопрессин является белком, состоящим из девяти аминокислот. Рецепторы АДГ находятся в дистальных извитых канальцах почек, их активация приводит к усилению реабсорбции воды. Вазопрессин является основным веществом, регулирующим осмолярность и осмотическое давление жидкостей организма. Вазопрессин стимулирует сокращение гладких мышечных волокон сосудов ,он контролирует осмотическое давление плазмы крови и водный баланс организма человека.
Окситоциноказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и в меньшей степени тонус миометрия. Окситоцин участвует в формировании связей между людьми, в том числе связей между матерью и ребёнком.. Окситоцин стимулирует выработку эндорфинов
5)Механизм действия гонадотропных гормонов гипофизаЛютеинизирующий гормон( ЛГ, лютропин ) продуцируемый особыми базофильными клетками ( гонадотрофы ), и главный регулятор биосинтеза половых гормонов в мужских и женских гонадах, а также стимулятор роста и созревания фолликулов, овуляции и образования и функционирования желтого тела в яичниках;
Фолликулостимулирующий гормон (ФСГ) вызывает созревание фолликулов в яичниках у самок и сперматогенез – у самцов.Оба гормона являются сложными белками – гликопротеинами с мол. массой 25000. Они регулируют стероидо- и гаметогенез в половых железах.
6)Иодтиронины щитовидной железы (тироксин и трииодтиронин), строение, синтез и механизм действия, влияние на обмен веществ и биоэнергетику клетки.
Йодтиронины
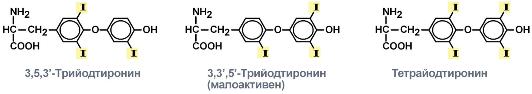
Т3 и Т4 циркулируют в крови в связанной форме в комплексе с белками: тироксинсвязывающим глобулином (ТСГ) и тироксинсвязывающим преальбумином (ТСПА).
ТСГ служит основным транспортным белком йодтиронинов, а также формой их депонирования. Он обладает более высоким сродством к Т3 и Т4 и в нормальных условиях связывает почти всё количество этих гормонов. Только 0,03% Т4 и 0,3% Т3 находятся в крови в свободной форме.
Биологическая активность йодтиронинов обусловлена несвязанной фракцией.
Т1/2 для Т4 составляет около 7 дней, а для Т3 - 1-1,5 дня.
Т3 - основная биологически активная форма йодтиронинов; его сродство к рецептору клеток-мишеней в 10 раз выше, чем у Т4.
В периферических тканях в результате дейодирования части Т4 по пятому углеродному атому образуется так называемая "реверсивная" форма Т3, которая почти полностью лишена биологической активности.
Другие пути метаболизма йодтиронинов включают полное дейодирование, дезаминирование или декарбоксилирование.
Йодированные продукты катаболизма йодтиронинов конъюгируются в печени с глюкуроновой или серной кислотами,
секретируются с жёлчью,
в кишечнике вновь всасываются,
дейодируются в почках и выделяются с мочой.
Регуляция синтеза и секреции йодтиронинов
Активируют: тиреолиберин, охлаждение (закаливание, обливание холодной водой); также усиливается в вечернее время суток. Секреция тиреолиберина и ТТГ↑ при ↓концентрации йодтиронинов вкрови.
Уменьшают:
соматостатин, тироксин и трийодтиронин (по механизму обратной отрицательной связи).
7)Гормоны мозгового вещества надпочечников, химическая природа, биосинтез, влияние на обмен веществ и биоэнергетические процессы.
Синтез и секреция катехоламинов. Биосинтез катехоламинов происходит в цитоплазме и гранулах клеток мозгового слоя надпочечников. В одних гранулах содержится адреналин, в других норадреналин, а в некоторых - оба гормона. При стимуляции содержимое гранул высвобождается во внеклеточную жидкость. А - адреналин; НА - норадреналин.
Биосинтез катехоламиновОсуществляется в клетках мозгового слоя надпочечников (80% всего адреналина), синтез норадреналина (80%) происходит также в нервных синапсах. Секреция гормонов из гранул происходит путём экзоцитоза. Катехоламины и АТФ освобождаются из гранул в том же соотношении, в каком они сохраняются в гранулах. В отличие от симпатических нервов, клетки мозгового слоя надпочечников лишены механизма обратного захвата выделившихся катехоламинов. В плазме крови катехоламины образуют непрочный комплекс с альбумином. Адреналин транспортируется в основном к печени и скелетным мышцам.Норадреналин образуется в основном в органах, иннервиру-емых симпатическими нервами Норадреналин лишь в незначительных количествах достигает периферических тканей. Т1/2 катехоламинов - 10-30 с. Основная часть катехоламинов быстро метаболизируется в различных тканях при участии специфических ферментов .
Основной путь обезвреживания биогенных аминов, которым относятся адреналин, норадреналин, гистамин и др. - это окислительное дезаминирование, катализируемое аминоксидазами:
H
( О ) |
• R-СН2-NH2 R-С=О + NН3
• амин аминоксидазаальдегид аммиак
Различают два типа аминоксидаз - моноаминоксидазы (МАО) и диаминоксидазы (ДАО). Коферментом МАО является ФАД, коферментом ДАО - фосфопиридоксаль.МАО инактивирует первичные, вторичные и третичные амины, в т.ч. и катехоламины. ДАО - инактивирует гистамин, путресцин, кадаверин.
12.Глюкагон, химическая природа и механизм действия в регуляции обменных процессов. Глюкагон - 29-членный олигопептид--образуется в альфа-клетках островкового аппарата поджелудочной железы. Может синтезироваться и клетками желудочно-кишечного тракта. ---------Снижение уровня глюкозы в крови вызывает усиление секреции глюкагона и увеличение уровня его в крови, т.е. уровень глюкагона в крови зависит от ритма питания. ---Глюкагон связывается с мембранными рецепторами тканей-мишеней, которыми являются печень, жировая ткань и в меньшей степени мышцы. ----В клетках этих органов глюкагон через аденилатциклазны механизм, посредством 3`5`АМФ, вызывает мобилизацию гликогена (гликогенолиз) и триацилглицеридов (липолиз). В результате в крови повышается уровень глюкозы, жирных кислот и глицерина, что позволяет использовать глюкагон для устранения гипогликемии. ----В печени глюкагон угнетает синтез белков и облегчает катаболизм белков, усиливает окисление жирных кислот и образование кетоновых тел, что может вызвать умереннуюкетонемии и кетонурии. В целом изменения в обмене веществ, вызываемые глюкагоном, напоминают изменения наблюдаемые при сахарном диабете.
13.Основные биохимические нарушения при сахарном диабет.Характерный симптом заболевания — повышение концентрации глюкозы в крови с 5 мМ (90 мг/дл) до 9 мМ (160 мг/дл) и выше (гипергликемия, повышенный уровень глюкозы в крови). В мышцах и жировой ткани, двух наиболее важных потребителях глюкозы, нарушаются усвоение и утилизация глюкозы. Печень также утрачивает способность использовать глюкозу крови. Одновременно повышается глюконеогенез и вместе с тем усиливается протеолиз в мышцах. Это еще более увеличивает уровень глюкозы в крови. Нарушение реабсорбции глюкозы в почках (при концентрации в плазме 9 мМ и выше), приводит к ее выведению с мочой(глюкозурия).Особенно серьезные последствия имеет повышенная деградация жиров. Накапливающиеся в больших количествах жирные кислоты частично используются в печени в синтезе липопротеинов (гиперлипидемия), остальные распадаются до ацетил-КоА. Избыточные количества ацетил-КоА, возникающие в результате неспособности цитратного цикла полностью его утилизировать, превращаются в кетоновые тела .Кетоновые тела — ацетоуксусная и 3-гидроксимасляная кислоты— повышают концентрацию протонов и влияют на физиологическую величину рН. Вследствие этого может возникать тяжелый метаболический ацидоз . Образующийся ацетон придает дыханию больных характерный запах. Кроме того, в моче увеличивается содержание анионов кетоновых тел (кетонурия).При неадекватном лечении сахарный диабет может приводить к долгосрочным осложнениям: изменению состояния кровеносных сосудов (диабетические ангиопатии), повреждению почек (нефропатии), нервной системы и глаз, например хрусталика (катаракта).
14.Минералокортикоиды - химическая природа, представители, механизм действия на обмен веществ. Минералокортикоиды (альдостерон, 11-дезоксикортикостерон ) - регулируют водно-солевой обмен.---Главным механизмом регулирующим синтез и секрецию альдостерона является система ренин - ангиотензин.-- Альдостерон имеет рецепторы, главным образом, в клетках извитых канальцев нефрона почек. ---Чувствительны к альдостерону клетки сердца, скелетных мышц, печени и др. --В почках альдостерон увеличивает скорость реабсорбции ионов Na+, а вместе с ними и хлорид иона из первичной мочи обратно в кровь. --Снижает реабсорбцию ионов К+ из первичной мочи обратно в кровь, способствует выведению с мочой ионов Mg++, NH3+ и H+.-- Одновременно альдостерон снижает выведение Na + в составе пота, снижает содержание ионов натрия в слюне, молоке и секрете других желез. --Через стимуляцию синтеза специфического белка альдостерон активирует выход ионов натрия из клеток миокарда, мышц, печени и других органов в обмен на ионы К+. В результате увеличения уровня NaCl в экстрацелюлярной жидкости, повышается осмотическое давление, что вызывает потребность организма в воде (жажда). Это приводит к стимуляции выброса вазопрессина, который усиливает реабсорбцию воды в почках. В результате восстанавливается нормальный уровень осмотического давления внеклеточной жидкости. ---Система ренин-ангиотензин-альдостерон играет важную роль в восстановлении объема жидкой части крови (воды), вызванного кровотечением, обильным потоотделением, профузными поносами (диарея), обильной рвотой. --Избыточная продукция альдостерона приводит к гиперальдостеронизму, который сопровождается задержкой NaСl и повышением осмотического давления внеклеточной жидкости. --Это служит сигналом к освобождению вазопрессина, который ускоряет реабсорбцию воды, к увеличению обьема внеклеточной жидкости. ---При такой форме гиперкортицизма, как болезнь Конна, когда имеет место избыточная секреция альдостерона, наряду с повышением кровяного давления, появляются отеки и из-за недостатка ионов К+, избыточно выводимого с мочой, нарушается возбудимость миокарда, на ЭКГ имеет место удлинение интервала Q-T. ---Синдром Конна чаще встречается у женщин. Больные жалуются на постоянные головные боли, шум в ушах, общую слабость и утомляемость. Беспокоит жажда и частое обильное мочеиспускание. В результате нарушения электролитного баланса появляются приступы мышечной слабости, парестезии, возможны судороги и параличи.Гиперкортицизм, вызванный нарушениями гипоталамо-гипофизарных взаимоотношений и наблюдаемый при болезни Иценко-Кушинга, сопровождается интенсивной продукцией АКТГ гипофизом и увеличением секреции глюкокортикоидов корковым веществом надпочечников. Ускорение катаболизма белков запускаемое глюкокортикоидами, приводит к остеопорозу, к атрофии подкожной соединительной ткани и мышечных клеток, к уменьшению мышечной массы. Стимуляция глюконеогенезаглюкокортикоидами вызывает гипергликемию. Гипергликемия усиливает секрецию инсулина и может привести к истощению инсулярного аппарата поджелудочной железы, кразвитию, так называемого, стероидного диабета.Увеличение уровня инсулина в ответ на гипергликемию, вызывает усиление использования глюкозы для синтеза липидов. В крови повышается уровень липопротеинов и усиливается отложение жиров преимущественно в верхней части туловища, на животе и на лице. Болезнь Иценко-Кушинга у женщин может сопровождаться признаками гирсутизма, у мужчин - симптомами ложного евнухоидизма.Для лечения гиперкортицизма используют ингибиторы синтеза кортизола. Одним из них является хлодитан - производное дихлор дифенил трихлорэтана (ДДТ или "дуст"), ранее используемое для уничтожения насекомых
15.Глюкокортикоиды - химическая природа, представители, механизм действия на обмен веществ.Глюкокортикоиды(кортикостерон, кортизол, кортизон)Главным в механизме физиологических функций глюкокортикоидов является регуляция белкового, аминокислотного и углеводного обменов. Эффекторными для глюкокортикоидов являются клетки лимфоидной ткани, печени, почек, соединительной ткани, скелетных мышц. Во всех тканях кроме печени и частично почек, глюкокортикоиды оказывают катаболитическое действие на обмен белков, нуклеиновых кислот и липидов.---В мышцах, в лимфоидной ткани (лимфоциты, селезенка, лимфоузлы, тимус, лимфотические бляшки кишечника и др.),--в соединительной ткани (подкожная соединительная и жировая ткань, кости и др.) глюкокортикоиды блокируют синтез белка и активируют протеолиз и через стимуляцию выброса адреналина активируют липолиз. --Освобождающиеся аминокислоты и жирные кислоты поступают в кровь.--В печени глюкокортикоиды способствуют поглощению гепатоцитами свободных аминокислот, жирных кислот и глицерина и, индуцируя синтез ферментов катаболизма аминокислот и глюконеогенеза, способствуют использованию аминокислот, жирных кислот, глицерина для синтеза глюкозы. ---Одновременно глюкокортикоиды усиливают процесс синтеза кетоновых тел из жирных кислот, уровень которых в крови повышается и кетоновые тела появляются в моче (кетонурия). --Вызваннаяглюкокортикоидамиглюкозурия, кетонурия и аминацидурия напоминают сахарный диабет, но эти симптомы вызваны не отсутствием инсулина, а избытком глюкокортикоидов и потому носит название - "стероидный" диабет. Глюкокортикоиды способны оказывать влияние на общее развитие организма через гипоталамо-гипофизарно-тиреоидную ось, подавляя секрецию тиреоидных гормонов щитовидной железойГлюкокортикоиды в ущерб функциональной и структурной целостности лимфоидной, соединительной и мышечной тканей подчиняют метаболизм в этих тканях процессу доставки субстратов для глюконеогенеза в печень с целью повысить уровень глюкозы и других энергетических субстратов в крови.
16.Химическая природа, представители и функции эстрогенов. Эстрогены - женские половые гормоны, синтезируются главным образом в клетках внутренней оболочки (thecainterna) фолликулов и частично синтезируются в гранулезных клетках, выстилающих полость фолликулов яичников, в желтом теле и плаценте. Определенные количества этих гормонов продуцируется лейдиговскими клетками семенников и клетками сетчатой зоны коры надпочечников. В постэмбриональный период эстрогены играют решающую роль в окончательной феминизации организма,воздействуя на процессы половой дифференцировки репродуктивного аппарата (влагалище, матка, яйцеводы) на формирование особенностей структуры и функций различных органов и тканей (печень, почки, костный скелет, молочные железы, нервная система, жировая и соединительная ткань).В половозрелом женском организме эстрогены стоместно с прогестероном обеспечивают ритмичность женских половых циклов, основное содержание которых - ритмическая смена двух альтернативных процессов: готовность женского организма к оплодотворению обеспечение развития оплодотворенной яйцеклетки. Состояний отрицающие, как правило, возможность дополнительного спаривания и оплодотворения В печени эстрогены стимулируют синтез белков, участвующих в специфическом связывании и транспорте гормонов (транскортин, тироксин связывающий глобулин и др.), синтез ангиотензиногена, протромбина, пре-бета- и бета-липопротеидов. В почках стимулируют синтез ренина и способствуют выведению натрия с мочой. В мужском организме усиливают рост простаты и семенных пузырьков.Эстрогены обеспечивают формирование скелета по женскому типу, отложение жира в подкожной клетчатке, характер оволосения тела, появление женских половых инстинктов и т.д. Могут связываться, хотя и слабо, с рецепторами андрогенов в органах мишенях, и тем самым оказывают антиандреногенноедействие.Женские половые циклы включают в свою сферу весь организм, но наиболее характерные циклические изменения у женских особей репродуктивного возраста проявляются в органах половой сферы - в яичниках, матке и во влагалище. В этой связи различают овариальные циклы (циклы развития фолликул и желтых тел яичников), эстральные циклы (изменения в матке и влагалище).Недостаток эстрогенов до периода полового созревания приводит к задержке развития органов половой сферы и вторичных половых признаков, к нарушению формирования половых циклов. Нарушения баланса андрогенов и эстрогенов приводит к таким состояниям как интерсексуальность, псевдогермафродитизм по мужскому или женскому типу и пр.
17.Химическая природа, представители и функции андрогенов. Андрогены - мужские половые гормоны, синтезируютсяв интерстициальных клетках семенников (клетки Лейдига), яичниках, плаценте и в сетчатой зоне коры надпочечников.К андрогенам относятся тестостерон, дигидротестостерон и андростерон.Наибольшей активностью обладает тестостерон. Тестостерон связывается с гликопротеидом плазмы крови и поступает в эффекторные ткани, где превращается в дигидротестостерон. Дефицит андрогенов в мужском организме приводит к состоянию, называемое евнухоидизм. Евнухоидизм проявляется недоразвитием вторичных половых признаков, отсутствием полового влечения, запаздыванием процессов окостенения эпифизов костей.Это ведет к удлинению конечностей, атрофией скелетной мускулатуры, чрезмерным отложением жира в подкожной клетчатке и внутренних органах, нарушением корковых процессов торможения.Анаболитический эффект андрогенов использован для создания синтетических производных, названных анаболитическими стероидами (нероболил, ретаболил и др.), которые нашли применение для наращивания мышечной массы у атлетов или при выращивании птиц и скота мясной породы. Анаболитические стероиды применяются и при заболеваниях, протекающих с истощением, при недостатке роста и физического развития детей, для стимуляции сращивания костей при переломах, при сахарном диабете, тиреотоксикозе и других состояниях сопровождающиеся отрицательным азотистым балансом
18.Химическая природа и функции гестагенов. - главный представитель прогестинов (гестагенов) синтезируется главным образом в желтом теле яичников и плаценте. Определенное количество прогестинов образуется в фолликулах яичников и лейдиговских клетках семенников.--В коре надпочечников прогестины являются промежуточными продуктами на пути биогенеза кортикостероидов из холестерина. --В желтом теле яичников прогестерон также синтезируется из холестерина через стадию образования прегненалона. Прогестерон и его аналоги играют второстепенную роль в процессах полового развития. ---Основная их роль в развивающемся организме млекопитающих сводится к стимуляции дифференцировки альвеолярного аппарата молочных желез, а также к антиэстрогенными антиандрогенным эффектам. Физиологическое значение гестагенов в полной мере проявляется у женских особей лишь после полового созревания.--Прогестины подготавливают матку к беременности, предотвращают течку, тормозят активность циклического центра гипоталамуса и созревание фолликулов в яичнике и тормозят овуляциюУчастие прогестерона в подготовке к беременности состоит в том, что этот гормон стимулируетразрастание эндометрия, стимулирует выведение железистыми клетками слизистого секрета необходимого для продвижения и имплантации оплодотворенной яйцеклетки в эндометрийПрогестерон сенсибилизирует эндометрий к механическим раздражениям, что способствует продвижению и имплантации яйцеклетки. Прогестерон понижает чувствительность матки к окситоцину путем стабилизации мембранного потенциала клеток миометрияи подавления механической и электрической активности, что способствует сохранению беременности. К концу беременности, вследствие интенсивного лютеолизиса инициируемого простагландинами, соотношениеэстрогены / прогестеронсмещается в сторону увеличения уровня эстрогенов. Это приводит к повышению чувствительности матки к окситоцину - наступают роды Свойство прогестинов тормозить овуляцию находит широкое применение в медицинской и животноводческой практике. ------Прогестины в сочетании с эстрогенами или без них используют как противозачаточные средства у женщин, называемые контрацептивами. В качестве контрацептинов чаще используют синтетические гестагены типа 19-нор-17альфаэтинид-тестостерон, норэтинодрел, хлормадинон и др., более эффективные при пероральном применении, чем природные соединения. В животноводстве прогестины используют для синхронизации циклов самок животных для их одновременного искусственного осеменения
19. Нарушения гормональной регуляцииПризнаки гормонального дисбалансаНарушение менструальной функции. У девочек - длительное "становление" месячных, то задержки то длительные кровянистые выделения, вплоть до обильных кровотечений... У женщин - задержки с месячными и кровотечения, длительные "мажущие" кровянистые выделения. Нарушение детородной функции - бесплодие, невынашивание беременности и выкидыши. Ожирение, - сопровождает многие эндокринологические расстройства и может быть не только следствием неправильного питания и гиподинамии, но и тяжёлых гормональных расстройств. Избыточный рост волос на женском теле (гирсутизм, гипертрихоз) часто свидетельствует о нарушении функции половых желез и говорит об избыточном уровне тестостерона у женщин. Гипертрихоз обычно сопровождается появлением угревой сыпи, повышением жирности кожи. Багровые растяжки на коже (стрии) - грозный признак нарушений работы гипоталамо-гипофизарной системы. Стрии (растяжки) появляются на коже живота, внутренних поверхностях бедер и в области молочных желез. Похудение на фоне повышенного аппетита, - при этом возможно значительное повышение функции щитовидной железы. Упорные головные боли, нарушение зрения - может быть следствием опухоли гипофиза и проявляться нарушениями эндокринной системы. Кризовое (неожиданное и резкое) повышение артериального давления до высоких цифр может быть специфическим признаком гормональных нарушений.
20.Регуляция эстрогенами и прогестинами менструального цикла. Женские половые циклы включают в свою сферу весь организм, но наиболее характерные циклические изменения у женских особей репродуктивного возраста проявляются в органах половой сферы - в яичниках, матке и во влагалище. В этой связи различают овариальные циклы (циклы развития фолликул и желтых тел яичников), эстральные циклы (изменения в матке и влагалище).Недостаток эстрогенов до периода полового созревания приводит к задержке развития органов половой сферы и вторичных половых признаков, к нарушению формирования половых циклов.Нарушения баланса андрогенов и эстрогенов приводит к таким состояниям как интерсексуальность, псевдогермафродитизм по мужскому или женскому типу и пр
21.Гормоны и адаптационные процессы.Одно из главных свойств живых организмов- способность к адаптации, т.е. самосохранение и само поддержание, живой системы в меняющихся условиях внешней среды. Совокупность обратимых метаболических процессов включающиеся в организме ответ на различные внешние воздействие и направленные на поддержание постоянство внутренней среды, на сохранение гомеостаза складываются из неспецифических и специфических адаптационных процессов.Специфические реакции адаптации включаются дифференцированно в ответ на качественно определенные стимулы. Например на факторы влияющие на водно-солевой, углеводный жировой обмен. Неспецифические реакции адаптацииразвиваются стереотипно в ответ на любое воздействие и не зависит от природы воздействие . совокупность всех специфических изменений, возникающих в организме под влиянием любых воздействие и включающих стереотипный комплекс не специфических защитно-приспособительных реакции получило название стресс
3.Водно-солевой обмен. Биохимия почек и мочи
4. Биохимия печени и крови. Метаболизм хромопротеидов.
1.Биологические функции печени. Печень – является одним из наиболее сложных железистых образований и самым крупным паренхиматозным органом.Печень – самый крупный орган в организме человека и животных; у взрослого человека ее масса 1,5 кг. Хотя печень составляет 2-3% массы тела, она поглощает от 20 до 30% потребляемого организмом кислорода. Благодаря особенностям клеточного состава, анатомической локализации, особенностям кровотока ,печень выполняет целый ряд биологических функций: Обеспечивает регуляцию промежуточного обмена всех веществ (белкового, аминокислотного, нуклеотидного, пигментного, водно-солевого, углеводного, липидного и др. обменов).Является депо для различных соединений (углеводов, белков, минеральных веществ, витаминов и др.).Печень принимает участие в поддержании постоянства внутренней среды организма, в регуляции гомеостаза.В печени происходит обезвреживание различных токсических соединений экзогенного и эндогенного происхождения, инактивация биологически активных соединений.Печень продуцирует желчь и в её составе обеспечивает выведение из организма некоторых метаболитов, минеральных веществ, продуктов детоксикации и др. Химический состав клеток печени: содержание воды колеблется в пределах 70-75%, белков 12-24%, липидов 2-6%, гликоген 5-10%.
2.Роль печени в обмене углеводов, липидов, аминок.аминокислоты 1.Синтез белка.2.Распад белка.3.Переаминирование и дезаминирование аминокислот.4.Образование мочевины, глютамина и креатина.5.Специфический обмен некоторых аминокислот.После мускулатуры печень - орган с наиболее интенсивным синтезом белка. Печень синтезирует из аминокислот ежедневно 50 г. белка, из которых 12 г. относятся к альбумину.Углеводы.1.Регуляция уровня глюкозы в крови (глюкостатическая функция печени).Гексозомонофосфатный путь (пентозный или апотомический путь).В результате этого пути образуется большое количество НАДФН2, необходимое для обеспечения процессов детоксикации, для синтеза холестерина, жирных кислот.В печени интенсивно идет синтез глюкуроновой кислоты и мукоколисахаридов (гепарин).Липиды.Продукты переваривания триацилглицеридов в стенке кишечника – жирные кислоты, в основном с короткой углеводородной цепью, из стенки кишечника попадает в кровь и доставляется в печень. С током крови в печень из кишечника доставляются продукты переваривания липоидов (холин, коламин и др.), и ресинтезированные в стенке кишечника фосфолипиды, гликолипиды, холестериды, хотя в печени интенсивно идут процессы синтеза этих соединений.В печени человека в расчете на сырой вес содержится около 2,9% фосфолипидов. Из печени в комплексе с белками током крови доставляются ко всем тканям.При недостатке холина снижается синтез лецитина, что может привести к усилению синтеза в печени нейтральных жиров и к жировой инфильтрации этого органа. Уровень холина, его синтез из коламина зависит от наличия метионина, как донатора метильных групп.ислот.
3.Механизмы инактивация гормонов и детоксикация чужеродных и лекарственных соединений в печени.В печени происходит разрушения лекарственных соединений, и токсинов, чужеродных соединений (ксенобиотики). Обезвреживание (детоксикация), инактивация в печени осуществляется посредством интеграции следующих двух основных механизмов:реакциями гидроксилирования (окисления),реакциями конъюгации. Реакциигидроксилирования.Гидроксилирование (окисление) ядов катализируется ферментами «микросомальной» дыхательной цепи, локализованной в эндоплазматическом ретикулуме, с использованием молекулярного кислорода и НАДФН2.При этом один атом кислорода идет на формирование в молекуле токсина (R) ОН-группы, а второй восстанавливается, образуя воду, на образование которой используется НАДФН2. Основными ферментами этой системы являются:1.флавопротеид НАДФН2-цитохром Р-450 – редуктаза (ФАД). 2. адренодоксин (рубредоксин или ферродоксин). 3. цитохром Р450 (Fe+++ «Fe++).Адренодоксин содержит негеминовое железо,посредством которого этот фермент восстанавливает железа цитохрома Р-450. Известно несколько форм цитохрома Р-450 печени млекопитающих. Все они прочно связаны с мембранами эндоплазматического ретикулума и их трудно солюбилизировать. Некоторые их них не нуждаются в белках типа рубредоксин и др., поскольку могут непосредственно восстанавливаться от ФАДН2. Различные лекарственные вещества, например фенобарбитал, могут индуцировать синтез цитохром Р450, увеличивая уровень и активность цитохрома Р-450 почти в 20 раз.Этот процесс является своеобразным защитным механизмом, ускоряющим процессы детоксикации в основном ароматических соединений в печени. Реакции конъюгации.Обезвреживание в печени может происходить путем присоединения к ядам различных соединений. В результате образуются нетоксичные (неактивные) конъюгаты. В качестве веществ присоединяемых к ядам в печени используются:глюкуроновая кислота (УДФ-глюкуроновой кислоты),серная кислота, находящаяся в составе фосфо-аденозин фосфо-сульфата (ФАФС),глицин, глутамин,таурин или цистеин, ацетильная группа от ацетил-КоА,метильная группа от S-аденозилметионина.Печень принимает активное участие в инактивации различных гормонов. С током крови гормоны попадают в печень, при этом активность их в большинстве случаев резко снижается или полностью утрачивается. Так, стероидные гормоны, подвергаясь микросомальному окислению, инактивируются, превращаясь затем в соответствующие глюкурониды и сульфаты. Под влиянием аминооксидаз в печени происходит окисление катехоламинов. У новорожденных и раннего возраста детей детоксикационная функция печени слабо развита.организм детей очень чувствителен к действию токсинов и лекарственных веществ. Обезвреживающая функция печени может нарушаться при чрезмерном употреблении лекарственных веществ, при злоупотреблении алкоголем, при вирусном гепатите.
4. Биохимическая диагностика нарушений функции печени.Диагностика нарушений функций печени осуществляется такими исследованиями как:1.Уровень билирубина в сыворотке крови Прямой (конъюгированный) + непрямой (неконъюгированный, токсичный) =общий.2. Уровень мочевины в сыворотке крови/моче.3. Уровень индикана в моче.4. Проба Квика. 5. АСТ/АЛТ (коэффициент де Ритиса)6. ЛДГ4,5.7. Щелочная фосфатаза (Фосфатазы — ферменты, гидролизующие эфиры фосфорной кислоты. В зависимости от значения рН, при котором действует фермент, различают щелочную и кислую фосфатазу. ЩФ практически во всех животных тканях; наиболее богаты ферментом печень, костная ткань, кишечник, плацента. 8. Альбумины сыворотки крови. При остром инфекционном гепатите активность АлТ по сравнению с АсТ резко повышена. При циррозе печени повышены АлТ и АсТ, при этом АсТ более активна. При остром и хроническом гепатите снижена активность амилазы крови, повышен уровень прямого и непрямого билирубина. Активность ГГТ и уровень глобулинов в крови повышается при всех заболеваниях печени, даже когда активность трансминаз (АлТ, АсТ) и щелочной фосфатазы в норме. В острую фазу инфекционного гепатита наряду с высокой автивностью АлТ, характерно повышение активности ЛДГ. При печеночной недостаточности в крови снижается уровень мочевины, мочевой кислоты, индикана.
5.Синтез гема гемоглобина.Синтез гема гемпротеинов происходит параллельно с синтезом полипептидных цепей белковых частей (для гемоглобина белок глобин). Синтез гемма на прямую связан с обменом железа .Суточная потребность человека в железе 10-20 мг. Транспорт железа обеспечивается белком трансферрином. В этом белке железо находится в трехвалентном состоянии и присоединяется вместе с анионом гидрокарбоната. Током крови трансферрин доставляет железо к месту депонирования и использования его для синтеза гема. Депонирование железо осуществляется с помощью белка ферритина, который содержится в наибольших количествах в печени, селезенке и костном мозге. Другая резервная форма железа, гемосидерин, состоит из нескольких молекул ферритина с дополнительным количеством железа. При избытке железа уровень гемосидерина в печени может дойти до токсического уровня и привести к гемосидерозу печени. Исходными субстратами для синтеза гема гемпротеинов служат глицин и сукцинил КоА. В митохондриальном матриксе животных клеток сукцинил - КоА под воздействием фермента дельта (d)-аминолевулинат синтетазы соединяется с глицином, образуя d-аминолевулиновую кислоту. Далее под воздействием дегидротазы в цитозоле происходит конденсация двух молекул аминолевулиновой кислоты с образованием порфобилиногена:
СООН СООН
| |
СООН СООН СН2 СООН СН2
| CO2 HS-KoA | | 2(НОН) | |
СН2 NH2 СН2 СН2 СН2 СН2
2 | + 2 | | + | | |
СН2 СН2 синтетаза СН2 С=О дегидротаза С------------С
| | | | || ||
С=О СООН С=О СН2 С СН
\S-KoA глицин | | / \ /
СН2 NH2 СН2 NH
Сукцинил КоА | |
NH2 NH2
d-аминолеву- d-аминолеву- порфобилиноген
линовая кислота линовая кислота
Конденсация четырех молекул порфобилиногена приводит к образованию уропорфириногена I, который затем превращается в уропорфириноген III.
-4 NH3
4 ( порфобилиноген ) ß------------ уропорфирин I
дезаминаза
4 CO2
копропорфирин IIIß------------ уропорфириноген III
декарбоксилаза
+Fe++ + глобин
протопорфирин IX -----------à Г Е М ---------à ГЕМОГЛОБИН
феррохелотаза
Уропоририноген III декарбоксилируется и превращается в копропорфирин III, который поступает в митохондрии и там превращается в протопорфирин IX. Под воздействием феррохелотазы, фермента внутренней мембраны митохондрий, протопорфирину IX присоединяется Fe++ и образуется г е м.
6.Катаболизм гемоглобина. Первая реакция катаболизма гема происходит при участии NADPH-зависимого ферментативного.комплекса гемоксигеназы. Ферментная сисгема локализована в мембране ЭР, в области электронтранспортных цепей микросомального окисления. Фермент катализирует расщепление связи между двумя пиррольными кольцами, содержащихвинильные остатки, - таким образом, раскрывается структура кольца. В ходе реакции образуются линейный тетрапир-рол - биливердин (пигмент жёлтого цвета) и монооксид углерода (СО), который получается из углерода метениловой группы. Гем индуцирует транскрипцию гена гемоксигеназы, абсолютно специфичной по отношению к тему.Ионы железа, освободившиеся при распаде гема, могут быть использованы для синтеза новых молекул гемоглобина или для синтеза других железосодержащих белков. Биливердин восстанавливается до билирубина NADPH-зависимым ферментом биливердинредуктазой. Билирубин образуется не только при распаде гемоглобина, не также при катаболизме других гемсодержащю белков, таких как цитохромы и миоглобин. При распаде 1 г гемоглобина образуется 35 мг билирубина, а в сутки у взрослого человека - примерно 250-350 мг билирубина. Дальнейший метаболизм билирубина происходит в печени.
7.Диагностическое значение определения желчных пигментов, пигментов кала и мочи.
Глюкурониды билирубина, как хорошо растворимые соединения, секретируются и в составе желчи поступают в кишечник. В желчевыводящих путях под воздействием глюкуронидазы происходит освобождение глюкуроновой кислоты и вновь образуется свободный билирубин. В желчном пузыре билирубин может частично восстанавливаться в биливердин и придавать пузырной желчи зеленую окраску. Поэтому билирубин и биливердин называют желчными пигментами.В тонком кишечнике билирубин восстанавливается в мезобилирубин, затем в мезобилирубиноген (уробилиноген), который всасывается в стенку кишечника и через воротную вену поступает в печень и вновь секретируется с желчью и частично выделяется с мочой в виде уробилина. В толстом кишечнике уробилиноген анаэробными бактериями кишечника восстанавливается до стеркобилиногена, который, как и уробилиноген, бесцветен. В фекалиях стеркобилиноген окисляется кислородом воздуха до стеркобилина - оранжево-желтый пигмент кала.У новорожденных детей нет кишечной микрофлоры. Поэтому в кишечнике происходит только взаимопревращение билирубина в биливердин, а пигменты кала и мочи (стеркобилин, уробилин) не образуются. В этой связи цвет мекония имеет зеленовато-травянистую окраску. Конечный продукт распада гемма стеркобилиноген выделяются в основном с калом (300 мг в сутки) и незначительное количество выделяется с мочой (1-4 мг в сутки). Глюкурониды билирубина в незначительных количествах могут диффундировать из гепатоцитов в кровь. Поэтому в крови здорового человека присутствуют неконьюгированный (токсичный, свободный, "непрямой") и коньюгированный (нетоксичный, связанный, "прямой") билирубин. У здорового человека на долю токсичного приходится 75% от общего билирубина крови и 25% коньюгированного (нетоксичного) билирубина. Общее содержание билирубина в крови 8,6-20,5 мкмоль/л.В клинике с диагностичесой целью используют определение , "прямого"и "непрямого" билирубина в крови, желчных пигментов в кале и моче. Повышение содержания билирубина в крови ведет к отложению его в тканях, в том числе в коже и слизистых, вызывают окрашивание их в желтый цвет. Эти патологические состояния называются желтухами.
8. Нарушения обмена билирубина. Билирубин - конечный продукт катаболизма порфиринового кольца молекулы гемоглобина, он не содержит ни железа, ни белка. Нарушение обмена билирубина связано с расстройством его образования и выделения. Гипербилирубинемия возникает вследствие: повышения продукции пигмента; снижения поглощения билирубина печенью; нарушения конъюгации билирубина; снижения экскреции конъюгированного пигмента из печени в желчь. Гипербилирубинемия, обусловленная непрямым билирубином, наблюдается также при нарушении транспорта билирубина (без усиленного гемолиза). Симптомокомплекс, характеризующийся увеличением количества билирубина в крови с накоплением его в тканях и желтушным окрашиванием кожи, склер, слизистых, серозных оболочек и внутренних органов, называется желтухой.Желтуха может возникать при наличии следующих условий: увеличенное образование билирубина;уменьшенная экскреция печенью;обструкция желчного протока.По механизмам развития желтухи различают три ее вида:надпеченочную (гемолитическую) - характеризуется повышенным образованием билирубина в связи с увеличенным распадом (гемолизом) эритроцитов;печеночную (паренхиматозную) - возникает при повреждении гепатоцитов (дистрофии и некрозе их), в результате чего нарушается захват, связывание и экскреция билирубина, что приводит к увеличению его содержания в крови;подпеченочную (механическую) - происходит обтурация желчных путей, что приводит к накоплению связанного билирубина проксимальнее преграды в желчных путях и печени (холестаз).
9.Биохимические механизмы возникновения желтух и способы их диагностики. Желтуха - симптомокомплекс, представляющий собой окрашивание в жёлтый цвет кожи, склер, слизистых оболочек. Это состояние вызвано отложением в тканях билирубина вследствие повышения его содержания в крови.В зависимости от механизма образования различают следующие виды желтух:обусловленные обструкцией желчных путей (подпеченочные);обусловленные поражением паренхимы печени (печеночно-клеточные);гемолитические (надпеченочные).При гемолитической желтухеувеличивается интенсивность гемолиза эритроцитов,из клеток РЭС в кровь поступает большое количество токсического, «непрямого» билирубина, который не успевает обезвреживать в печени. Уровень этого билирубина в крови повышается. Кал из-за избытка образующегося пигмента стеркобилина приобретает темный цвет, моча по этой же причине окрашивается в интенсивно оранжево-желтый цвет.При паренхиматозной желтухе, вследствие повреждения клеток печени (токсическими соединениями,вирусами),приводящего к повышению проницаемости из мембран,в кровь интенсивно поступают глюкорониды билирубина. Уровень «прямого» не токсичного билирубина в крови повышается. Одновременно вследствие повреждения гепатоцитов снижается процесс коньюгирования токсичного билирубина с глюкуроновой кислотой и уровень «непрямого» билирубина в крови резко возрастает. Кал и моча из-за небольшого количества выделяющихся пигментов кала и мочи слабо окрашены. Однако моча, вследствие появления в ней неконьюгированного билирубина, приобретает интенсивно оранжево-желтый цвет. При обтурационной желтухе, вследствие закупорки желчных протоков, в крови повышается уровень и «прямого» и «непрямого» билирубина. Кал обесцвечивается и преобретает серовато-белый оттенок. Моча из-за поступающего в больших количествах из крови «прямого» билирубина приобретает цвет пива с ярко-желтой пеной. ДиагностикаПрименяются неинвазивные и инвазивные методы исследования. К неинвазивным относятся — лабораторная диагностика, ультразвуковое исследование, компьютерная томография, магнитнорезонансная холангиография. К инвазивным — чрескожная чреспечёночная холангиография, эндоскопическая ретроградная холангиография.
10.Нарушения синтеза гема. Порфирии.Анемии связанные с нарушением синтеза гемма.В связи с тем, что в тканях образуются в избыточных количествах порфирины- предшественники гема, которые выделяются с мочой окрашивая ее в красный цвет. Эта группа анемий получила название – порфирии.Различают наследственные и приобретенные порфирии.По локализации повреждения центров синтеза гема различают эритропоэтическую и печеночную формы порфирий.Наследственные порфирии связаны с нарушением синтеза ферментов обеспечивающих образование гема.Врожденная эритропоэтическая порфирия проявляется при рождении или в самом раннем возрасте. Характеризуется острой светочувствительностью, отложением уропорфирина I в костях и зубах, моча имеет винно-красный цвет. Болезнь сопровождается нормохромной гемолитической анемией. Биохимический дефект в этом случае сводится к недостатку синтетазы протопорфирина IX. Врожденная печеночная порфирия - острая интермиттирующая печеночная порфирия .Характеризуется острыми желудочными болями и симптомами поражения нервной системы (параличи, периферические боли и т.п.). При этой форме порфирии происходит избыточное образование d-аминолевулиновой кислоты и порфобилиногена, которые в больших количествах выводятся с мочой. Употребление барбитуратов и сульфаниламинов может спровоцировать приступы острой порфирии. Врожденная кожная порфирия различается по природе накапливающихся порфиринов и симптоматике. Протокопропорфирия (поздняя порфирия кожи) - проявляется в период половой зрелости и передается по наследству. Эта порфирия характеризуется избыточным образованием протопорфирина и копропорфирина. При этих порфириях, до тех пор, пока печень способна выводить порфирины с желчью, больной чувствует себя здоровым и только тщательный анализ кала -позволяет обнаружить заболевание. При обострении появляются боли в животе, повышается светочувствительность кожи, гиперемия, отечность кожи лица, колющие боли в кистях рук, порфиринурия. В настоящее время установлено, что большая группа заболеваний кожи, связана с повреждениями функции печени, протекающим с преимущественным нарушением порфиринового обмена.При улучшении функции печени указанные симптомы исчезают. При смешанных порфириях проявляются симптомы одновременно и острой интермиттирующей, и кожной порфирии. Приобретенные порфирии возникают у больных циррозом печени и при хроническом алкоголизме, при первичном раке печени, при отравлении свинцом.
11. Биохимические механизмы канцерогенеза.Подсчитано, что 80% опухолей человека вызывается факторами окружающей среды, в основном химическими веществами. Воздействие на организм человека этих веществ может быть связано с профессиональной деятельностью (фенол, бензол, асбест, арсенат, бериллий, кадмий, хром), образом жизни (курение), особенностями питания (наличие в пищевых продуктах нитратов, нитрозаминов, ароматических аминов афлотоксина В, продуцируемого плесневым грибком Aspergillusflavus и др.) использование некоторых так называемых лекарственных препаратов. Установлено, что канцерогенные соединения зачастую образуются в печени в тех же реакциях гидроксилирования, метилирования и др.Канцерогенные свойства присущи целому ряду химических соединений.Попадая в организм и подвергаясь метаболическим превращениям, они образуют соединения вызывающие развитие опухолей. Например, 3-метилхолантрен, сильный индуктор цитохрома Р450, в результате гидроксилирования превращается в мощный канцероген. Аналогично, находящийся в табачном дыме ароматический полициклический углеводород бензантрацен (бензпирен) подвергаясь в печени «обезвреживанию» путем гидроксилирования превращается в канцероген – эпоксид бензантрацена, вызывающий алкилирование ДНК, РНК и белков.У людей занятых в производстве анилиновых красителей в результате контакта с ароматическим амином 2-нафтиламином в печени в результате гидроксилирования образуется 2-амино-1-нафтол канцероген, вызывающий рак мочевого пузыря.Другой ароматический амин – ацетиламинофлуорен вызывает рак печени. Нитрозамины, образующиеся из вторичных алифатических аминов и нитритов, попадая в организм с пищей, под воздействием ферментов микросомальной фракции клеток окисляясь, образует высокоактивный ион карбония СН+3 . Этот ион способен метилировать белки и нуклеиновые кислоты и тем самым индуцировать образование опухолей печени, почек, легких, желудка и пищевода. В основе современных представлений о механизмах канцерогенеза лежит предпосылка, что злокачественная трансформация клетки возникает в результате различных генетических событий, превращающих протоон-когены в онкогены, и (или) инактивирующих гены, осуществляющие отбор, уничтожение и ограничение пролиферации мутантных клеток.
12.Основные физико-химические константы крови в норме и патологии.Основные биохимические константы крови человека. Общий белок 65-85г/л. Альбумины 40-50г/л.глобулины 25-30г/л. Альфа1-глобулины 2,5-5,0%. Альфа 2-глобулины 5,8-8,9%.бета – глобулины 11,0-13,0%.имунноглобулины:IgG 8-16г/л IgA 1,4-4,2г/л IgM0,05-1,9г/л IgE0,1-2,0мг/л IgD30-400мг/л.Фибриноген 2-4гл. хиломикроны 0-0,5г/л. ЛПВП у муж 1,25-4,25г/л. У жен 2,5-6,6 г/л.ЛПОНП 1,5 -2,0 г/л. ЛПНП 3,0-4,5г/л. Ферменты плазмы крови: АСТ 0,1-0,45мкмоль/час.мл. АЛТ 0,1-0,68 мкмоль/час.мл. ЛДГ 0,8-4,0 мкмоль/час.мл. ЛДГ1 19-29%. ЛДГ2 23-37%. ЛДГ3 17-25%. ЛДГ4 8-17%.ЛДГ5 8-18%. Щелочная фосфатаза 0,5-1,3 ммоль/час.л.Кислая фосфатаза 0,05-0,13 ммоль/час.л. Альдолаза 1-8 ед. Креатинфосфокиназа 0-100ммоль/сек.л. альфа-амилаза 16,0-30,0г/часюл. Кинины плазмы крови: брадикинины 0,1-2,0мкг/л. Калликреин 720-1670мкг/л.При различных патологических состояниях чаще имеет место снижение концентрации белка (гипопротеинемия), чем повышение (гиперпротеинемия).Низкое содержание белка в кровиГипопротеинемия выявляется при следующих общепатологических процессах: паренхиматозные гепатиты, недостаточное поступление белка с пищей, воспалительные процессы, хронические кровотечения, потери белка с мочой, усиленный распад белка, нарушение всасывания, интоксикация, лихорадка.Развитие гиперпротеинемии – развивается при ряде патологических состояний, миеломной болезни, системной красной волчанке, ревматоидном артрите, лимфогрануломатозе, циррозе, хроническом гепатите. Существует две основные фракции общего белка – альбумины и глобулины. Глобулины в свою очередь представлены четырьмя типами – α1, α2, β и γ. Повышение концентрации альбуминов в крови (гиперальбуминемия) может быть связано со следующими патологиями:дегидратация, или обезвоживание (потеря жидкости организмом при рвоте, поносе, обильном потении);Снижение альбумина - причиныприводит к снижению онкотического давления и появлению отеков.Гипоальбуминемия возникает при:различных нефритах ;острой атрофии печени, токсическом гепатите, циррозе; увеличенной проницаемости капилляров;амилоидозе; ожогах; травмах; кровотечениях.молочная кислота, содержание которой резко повышается при критических состояниях. Повышенное содержание мочевины крови носит название уремия. уремия развивается при:несбалансированная диета (богатая белками или с низким содержанием хлоридов)
потеря жидкости организмом – рвота, понос, обильное потение и т.д. Повышение креатина в крови – креатининемия – диагностический признак развития патологических процессов в почках и мышечной системе. Креатининемия выявляется при острых и хронических нефритах (гломерулонефрит, пиелонефрит), нефрозах и нефросклерозе, а также при тиреотоксикозе (заболевание щитовидной железы) или повреждениях мышц (травмы, сдавливания и т.д.).
13.Химический состав плазмы крови в норме и при патологии
Плазма крови представляет собой сложную смесь белков, аминокислот, углеводов, жиров, солей, гормонов, ферментов, антител, растворенных газов и продуктов распада белка (мочевина, мочевая кислота, креатинин, аммиак), подлежащих выведению из организма. Она имеет слабощелочную реакцию (рН 7,36),плотность-1,024-1,030,депрессия-dt=0,56,град. Основными компонентами плазмы являются вода (90—92%), белки (7—8%), глюкоза (0,1%), соли (0,9%).Все химические вещества плазмы крови можно поделить на следующие групы:минеральные вещ-ва плазмы крови и органические вещ-ва плазмы крови.Органические вещ-вап.к представлены вещ-ми содержащие азот и безазотистыми органическими соединениями.Азот содержащие органические вещ-вап.к представлены белками и метобалитами азотистого обмена (остаточный азот крови). Белки плазмы делятся на глобулины (альфа-, бетаг и гамма-глобулины), альбумины и липопротеиды/Безазотистыеорг.вещ-ва крови-это метаболиты углеводного обмена и липидного обмена.В состав минеральных веществ плазмы входят соли: NaCI, СаС12, KCl„NaHC03, NaH2P04 и др. Соотношение и концентрация ионов Na+, Са++ и К+ играют важнейшую роль в жизнедеятельности организма, поэтому постоянство ионного состава плазмы регулируется весьма точно, нарушение его, возникающее главным образом при заболеваниях желез внутренней секреции, опасно для жизни.При многих патологических процессах отмечаются более или менее резкие сдвиги в химическом составе крови.Увеличение содержания белка (гиперпротеинемия) или понижение (гипопротеинемия), увеличение количества небелкового азота (азотемия), повышение в плазме лецитина (гиперлецитинемия), сахара (Гипергликемия). Один из наиболее характерных показателей — содержание в К. Гемоглобина, которое может быть снижено при Анемиях и ряде др. заболеваний
14. Белки плазмы крови и их функции.Методом высаливания можно получить три фракции белков плазмы крови: альбумины, глобулины, фибриноген. Альбумины- самые легкие белки крови, относительная молекулярная масса - 70 000. Благодаря высокой концентрации в крови и низкой молекулярной массе альбумины играют значительную роль в создании онкотического давления крови. Альбумины, являясь резервными белками, транспортируют гормоны, холестерин, желчные пигменты, свободные жирные кислоты,.Глобулины крови представлены а1-, а2-, β-, γ - фракциями белков.а1-глобулиновая фракция представлена:а-липопротеидами (ЛПВП), гликопротеидами, антитрипсинами, белками острой фазы, белками связанные с ионами металлов, транскортин, тироксин-связывающий глобулин а2-глобулиновая фракция содержит: а-липопротеиды (ЛПВП), гликопротеиды, гаптоглобин (белок острой фазы), С-реактивный белок, белки, транспортирующие ионы металлов, ингибиторы трипсина, макроглобулин, церулоплазмин.β -глобулиновая фракция белков сыворотки крови включает в себя β-липопротеиды (ЛПНП), β-гликопротеины (гемсвязывающий белок гемопексин), β1-гликопротеин беременных (белок острой фазы), белки, переносящие ионы металлов (трансферрин).γ-глобулиновая фракция содержит антитела (иммуноглобулины).Белки плазмы крови выполняют множество функций. Одна из них заключается в поддержании осмотического давления, так как белки связывают воду и удерживают её в кровеносном русле. Белки плазмы образуют важнейшую буферную систему крови и поддерживают рН крови в пределах 7,37 - 7,43.Альбумин, транстиретин, транскортин, трансферрин и некоторые другие белки (табл. 14-2) вьшолняют транспортную функцию.Белки плазмы определяют вязкость крови и, следовательно, играют важную роль в гемодинамике кровеносной системы.Белки плазмы крови являются резервом аминокислот для организма.Иммуноглобулины, белки свёртывающей системы крови, α1-антитрипсин и белки системы комплемента осуществляют защитную функцию.
15. Ферменты плазмы крови в диагностике нарушений обмена веществ и физиологических функций клеток и тканей.Ферменты, которые обнаруживаются в норме в плазме или сыворотке крови, условно можно разделить на 3 группы: плазмоспецефичные,индикаторные и экскреторные.Плазмоспецефичные ферменты синтезируются в печени и проявляют каталитическое действие в плазме крови.К ним относятся печеночная липопротеидлипаза,холинэстараза,лизоцим,ферменты свертывания крови,фибринолаза,кининогеназа,ренин.Индикаторные (клеточные) ферментысинтезируются и выполняют функции в клетках.Концентрация их в плазме крови низкая. они выполняют определенные внутриклеточные функции,Одини из них находится главным образом в цитозоле клетки (ЛДГ, альдолаза), другие – в митохондриях (глутаматдегидрогеназа), третьи – в лизосомах (β-глюкуронидаза, кислая фосфатаза) и т.д. Экскреторные ферменты синтезируются главным образом в печени (лейцинаминопептидаза, щелочная фосфатаза и др.). В физиологических условиях эти ферменты в основном выделяются с желчью. При многих патологических процессах выделение экскреторных ферментов с желчью нарушается, а активность в плазме крови повышается.Особый интерес для клиники представляет исследование активности индикаторных ферментов в сыворотке крови, так как по появлению в плазме или сыворотке крови ряда тканевых ферментов в повышенных количествах можно судить о функциональном состоянии и поражении различных органов (например, печени, сердечной и скелетной мускулатуры). При остром инфаркте миокарда особенно важно исследовать активность креатинкиназы, АсАТ, ЛДГ и оксибутиратдегидрогеназы.При заболеваниях печенив сыворотке крови значительно увеличивается активность АлАТ и АсАТ.
16.Остаточный азот крови и метаболиты аминокислотного и белкового обменов в диагностике нарушений метаболизма..Остаточный азот крови - это сумма всех азотсодержащих веществ в крови, после удаления из неё белков. Белки крови являются наибольшими азотсодержащими веществами. К веществам входящим в состав остаточного азота входят мочевина, аминокислоты, мочевая кислота, креатин, креатинин, аммиак, индикан, а также некоторые другие.Нормальный уровень остаточного азота в крови: 14,3—28,6 ммоль/л. При ряде патологических состояний уровень небелкового азота в крови повышается. Это состояние носит название азотемии. Азотемия в зависимости от вызывающих ее причин подразделяется на ретенционную и продукционную. Ретенционная азотемия развивается в результате недостаточного выделения с мочой азотсодержащих продуктов при нормальном поступлении их в кровяное русло. Продукционная азотемия развивается при избыточном поступлении азотсодержащих продуктов в кровь, как следствие усиленного распада тканевых белков при обширных воспалениях.Небелковые азотсодержащие вещества крови представлены метаболитами белкового и аминокислотного обмена:остаточныйазот,мочевина,мочевая кислота, креатинин, креатин, билирубин.Остаточный азот крови представлен соединениями небелковой природы азотом мочевины,аминокислотами,мочевая кислота,креатин,креатинин,аммиак,индикан,билирубин,холин и подлежат выделению из организма.Главным конечным продуктом обмена белков подлежащим выведению яв-сямочевина.Синтезируется в печени,при этом происходит обезвреживание аммиака.содержание мочевины в крови резко увеличивается при острой почечной недостаточности.при этом снижается выделение мочевины с мочой и увелич. в крови.Мочеваякис.явл-ся конечным продуктом распада пуриновых оснований аденина и гуанина,входящих в составт нуклеиновых кис.Содержание мочевой кис.увелич при всех заболеваниях сопровождающихся усиленным распадом нуклеопротеидов.Содержание мочевины увелич(гиперурикемия) при подагре.Выделение креатина с мочой(креатинурия).Креатининявл-ся конечным продуктом азотистого обмена и выводится из организма с мочой.Повышение уровня креатининав крови свидетельствует о нарушении работы почечного фильтра.Билирубинявл-ся конечным продуктом распада гема,он выделяется из организма в составе желчи,попадая в кровь адсорбируется на альбуминах и его называют непрямым.Диглюкуронид билирубина называют прямым,так как он дает прямую диазореакцию.
17.Изменения уровня метаболитов углеводного обмена при патологии.Показатели углеводногообмена:1Галактоза,фруктоза(0,1-0,86)2.Серомукоиды.(вид гликопротедов,раств-хлорнкислоте,нераств-фосфорновольфрамовой кислоте) 3. Сиаловые кислоты. (2,0-2,33) 4. Молочная кислота(отрый гепатит, гипоксия) 5. Пируват (ЧМТ.
Дата добавления: 2014-09-10; просмотров: 2164; Нарушение авторских прав

Мы поможем в написании ваших работ!